问诊分析:这是个医生和患者都该好好看看并反思或学习的病例,有太多经验教训值得汲取
时间:2024-10-05 17:01:10 热度:37.1℃ 作者:网络
前言:他山之石可以攻玉。我无比感谢目前的网络咨询方式,得以让我见识到了比自己临床中能碰到的多得多的病例,来自全国各地,有成功,也有失败的;有警示,也有误诊可供分析的;有不同诊疗方案的碰撞,也有回顾来看值得汲取经验教训的。今天分享的这个病例从2022年开始已经问诊了我三次,这个诊疗的过程就像一出连续剧,包含了肺多原发癌诊疗的复杂、艰辛与决断的困难。今天分享此例,目的不在于质疑同行们的决策是否最优,因为回顾性的分析不能代表前瞻性的决策,就如我一直觉得医疗鉴定上从有了结果再来反推找纰漏不合理一样。但其过程不管对胸外科医生、肿瘤内科医生以及相关专业的同道,抑或患者方面来说都有非常多值得我们反思、总结、提升与改正的地方。我相信这样的分析能帮助到医生同道,也能帮助到患者朋友们。我们剖析的目的是为了更好服用于患者,提升自己的诊疗水平与临床思维能力。
基本信息:
女性, 67岁。
第一次问诊:2022年11月
病历概要:
一、基本情况:
老人65岁,2019年11月20日因咳血本省某A医院肺CT检查,提示左肺上叶占位,请外院胸外科专家做了胸腔镜切除手术,病灶2.4x1.2cm,术后病理为左肺高分化腺癌,免疫组化Ki67<5%,未见神经、脉管及淋巴结侵犯,病理分期T1cN0M0。术后取组织进行了基因检测,提示EGFR突变(21外显子L858R突变,丰度19.43%)。
二、诊疗复查情况:
(一)CEA复查情况:老人术后正常恢复,体感尚可,但CEA持续升高,手术前2019年11月份CEA为11,术后一个月2020年1月CEA为23,2月CEA为28,3月CEA为44,期间,基本每月拍一次肺CT,2月做过一次脑核磁、骨扫描,均提示正常。2020年4月份,鉴于CEA持续升高,根据医生建议服用易瑞沙一个月,CEA不降反升,从44上升到136。5月初在某国际医院B医院做了PETCT ,未提示明确复发转移。 2020年5月中旬,为控制CEA持续升高,根据医生建议,针对21基因突变采取靶向药凯美纳加量方案(一日三次,每次两粒),目前已经服用23个月,效果较好,固定在某医大一院C医院检测CEA指标,数值逐月下降,2021年经多次随访检测,已持续恢复到正常水平一年。
(二)肺CT复查情况。 2020年以来,基本上间隔3个月拍一次肺CT。
2020年1-3月在A医院医院复查肺CT,报告提示左肺术后正常改变,右肺小结节。
2020年3月27日,在C医院做肺部增强CT,提示右肺上叶0.6cm的磨玻璃结节,双肺多发微小结节。
2020年4月28日,C医院肺部3DCT, 提示右肺上叶0.6cm磨玻璃结节,双肺多发微小结节。
2020年5月8日,B医院做过一次PETCT。提示右肺上叶磨玻璃结节,FDG未见异常摄取,随诊复查。右肺门淋巴结肿大,FDG轻度增高,考虑炎性淋巴结可能。
2020年7月6日,C医院肺CT,提示右肺上叶0.6cm磨玻璃结节,随诊观察。
2020年10月8日,C医院肺CT提示:右肺上叶0.7cm磨玻璃结节,密切随诊,纵膈淋巴结增大(首次提示),脑CT、全腹CT提示正常。
2021年1月21日,C医院肺CT提示:左肺上叶术后改变;右肺上叶少许慢性炎症伴支扩;右肺上叶0.7cm磨玻璃结节,密切随诊;纵膈淋巴结增大(继续提示)。
2021年5月13日,C医院做了肺CT增强、全腹CT增强。肺增强CT提示:右肺上叶0.7cm磨玻璃结节,密切随诊;纵膈左偏,淋巴结略增大;双肺增强未见异常强化灶。全腹CT增强无明显问题。
2021年8月9日,C医院做了肺CT、脑 CT。肺CT提示:右肺上叶0.6x0.5cm小磨玻璃密度结节,其内可见小血管穿行(注:本次未提示纵膈淋巴结增大);脑CT提示双侧腔隙性缺血灶。另外,同时做了标志物检测,CEA、CA125、CA199、CYFRA21-1、SCC指标均正常,NSE指标为37(正常值16.3)。
2021年11月6日,C医院做了肺CT、脑 CT,肺CT提示:右肺上叶0.5x0.7cm磨玻璃密度小结节,其内可见小血管穿行,纵膈内可见增大淋巴结;脑CT提示右侧半卵圆中心缺血灶。标志物检测,CEA数值2.25,NSE指标为13.50,均为正常区间。
2022年2月12日,C医院做了肺CT提示:右肺上叶0.6x0.7cm磨玻璃密度小结节对比2021年11月6日报告无明显变化;纵膈淋巴结略增大。CEA数值1.68,正常区间。 2022年2月某医大某院区D医院检测,cea正常区间。
2022年7月20日,在C医院肺ct,检查结果与今年2月份肺ct情况类似,cea稳定保持在正常区间。
三、咨询问题:
1.靶向药服用方案。自2020年5月服用靶向药凯美纳加倍效果较好,CEA已恢复正常水平并保持一年多,体感状态均不错,到2022年5月20日靶向药已服用满2年,赠药期已满。经了解,一般1 a早期患者无高危因素,术后可不用干预随访观察。患者因术后CEA上升焦虑服用靶向药辅助治疗2年,听说此类辅助一般2-3年,请问是继续服用还是可以停药随访观察。如继续服用是加量方案还是恢复常规剂量(一天三次,每次一片)。
2.麻烦医生帮看下近期片子(已同步上传肺部ct和纵膈淋巴结截图),右肺0.7cm磨玻璃和纵膈淋巴结略增大情况如何 ?
3.下一步复查频率及项目;
4.根据临床,1 c期患者无高危因素整体预后如何 谢谢医生。
此外,我找手术医院刻录了2019年11月20日手术前拍的肺ct电子版,还有术后2020年1月10日,3月18日的肺ct影像,都刻录在一张盘上了,供您帮看看实性成分ctr等情况,评估一下预后及辅助手段。 因为术后凯美纳辅助已经吃了2年多,自2022年8月开始停止服用凯美纳靶向药,停药后三个月,于11月5日在C医院做了肺ct、脑ct,cea验血,肺ct与脑ct检查结果与此前类似,但是cea指标为8.23,正常区间为(0-4.3),这也是该指标自2021年5月以来首次超出正常值,估计停药有一定影响。所以稳妥起见,想继续让老人服用凯美纳(常规剂量)三个月再观察。为方便医生评估,已将2022年11月5日肺ct电子图像dicom一并上传。
希望获得的帮助:
术后治疗咨询,新发小结节随访建议。
影像及相关资料展示与分析:
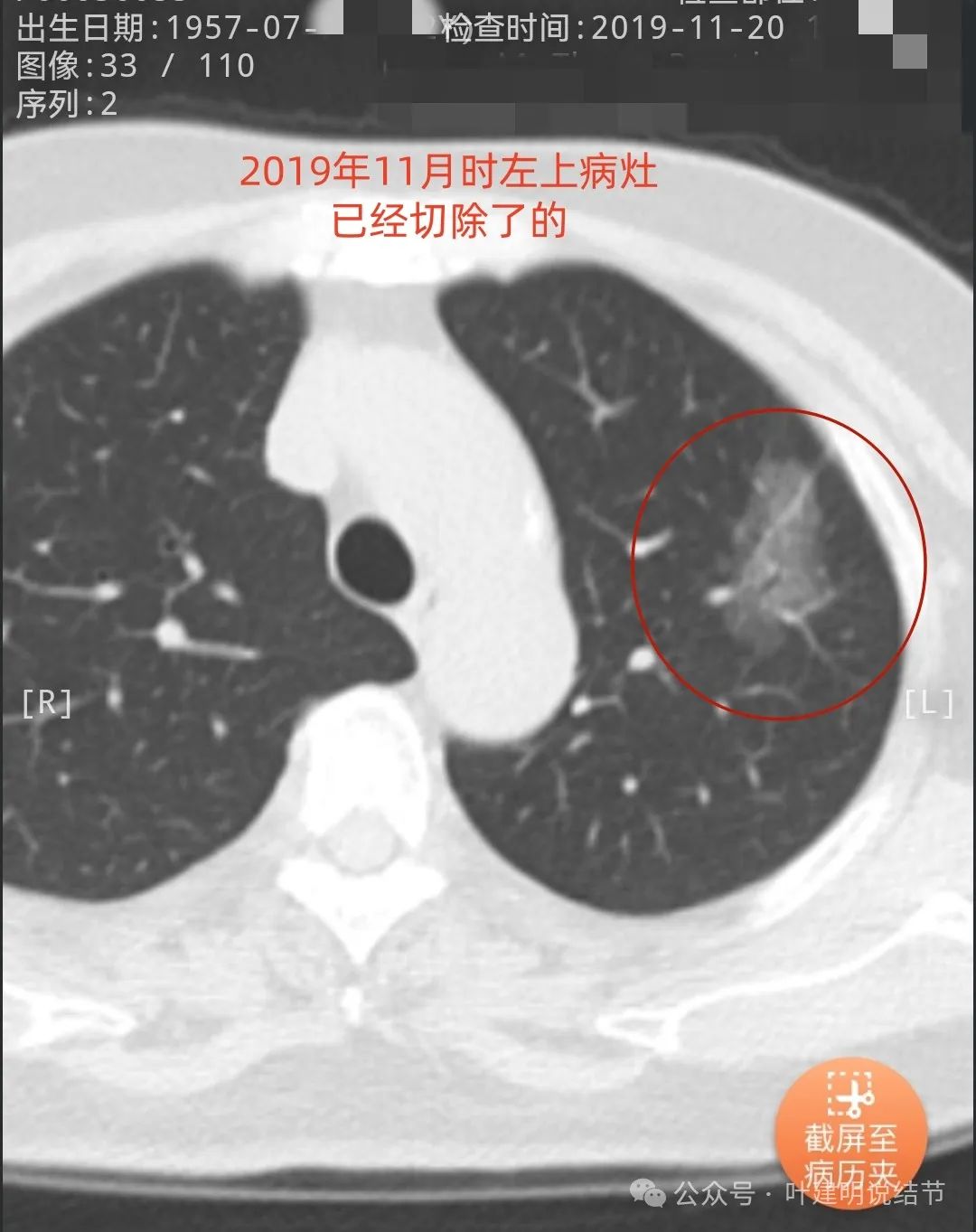
左上叶已经手术切除的病灶,磨玻璃密度阴影,有血管穿行,表面不平有毛刺,有微小血管进入,整体轮廓与边界清楚,是典型的恶性影像表现,但实性成分不明显,仍应该是贴壁为主型的高分化腺癌可能性大。
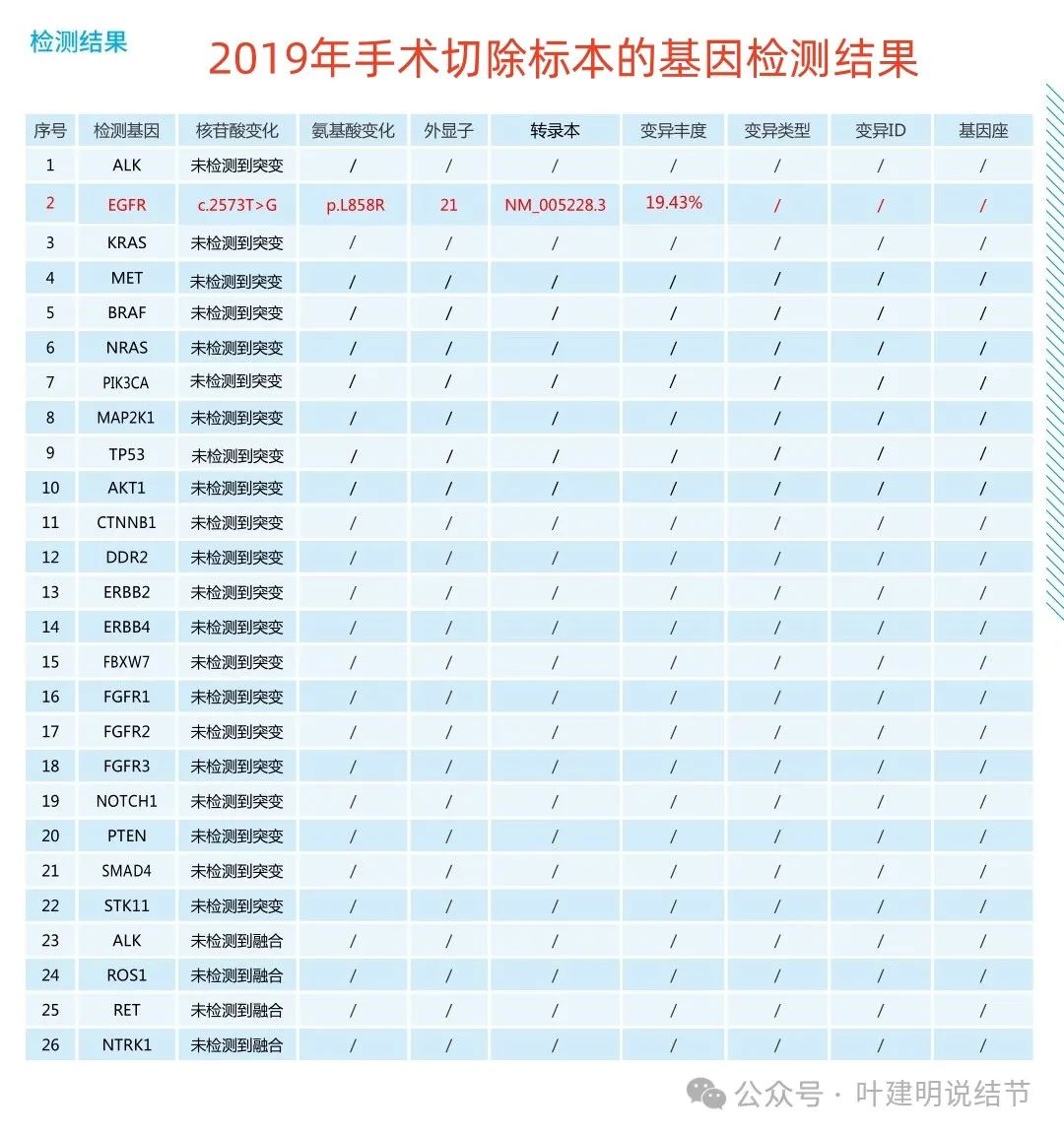
术后标本基本检测结果示存在EGFR突变。
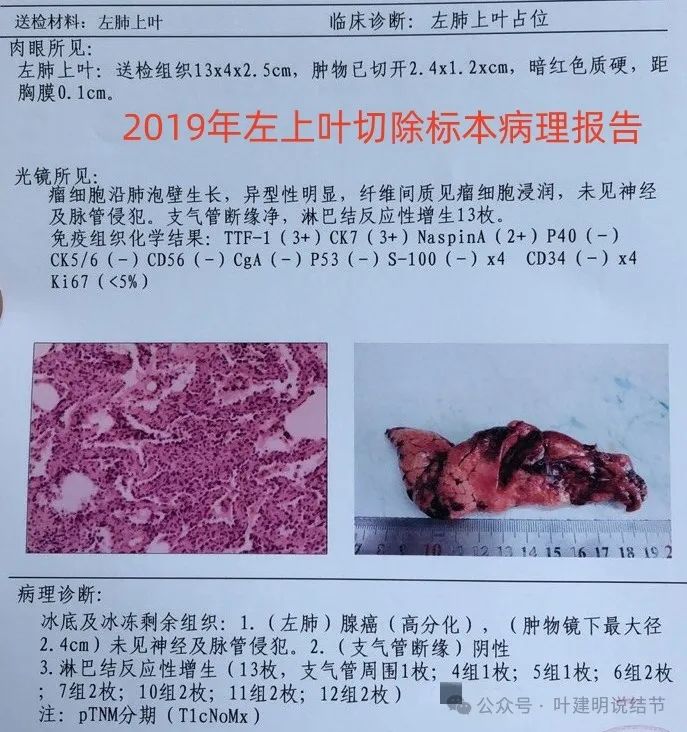
标本病理示左肺腺癌,高分化,无脉管侵犯,切缘阴性,淋巴结无转移。
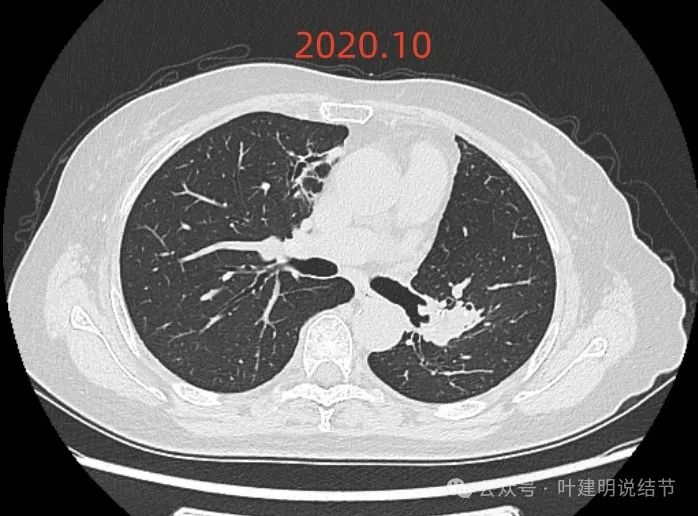
2020年10月约术后一年时的,左肺门处术后改变,略显膨大;右肺近心缘处像慢性炎以及部分支气管扩张的样子,显得不清爽。
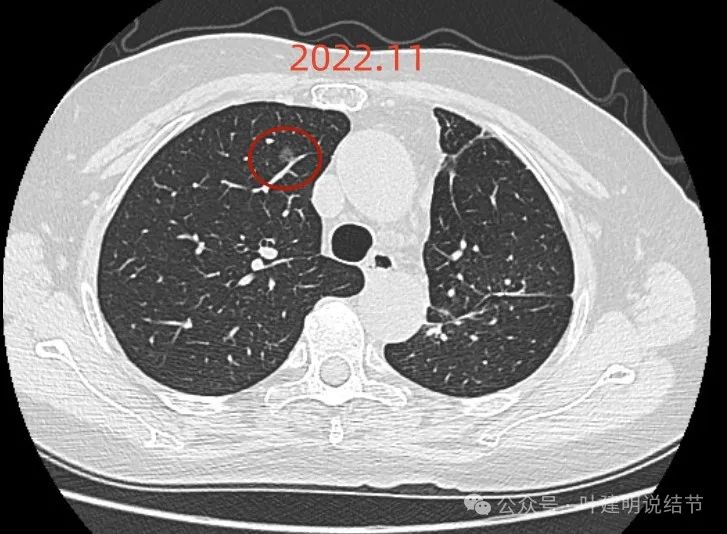
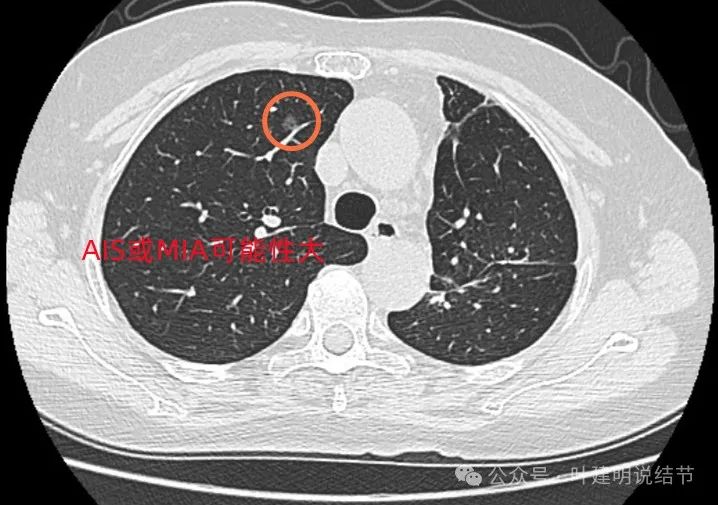
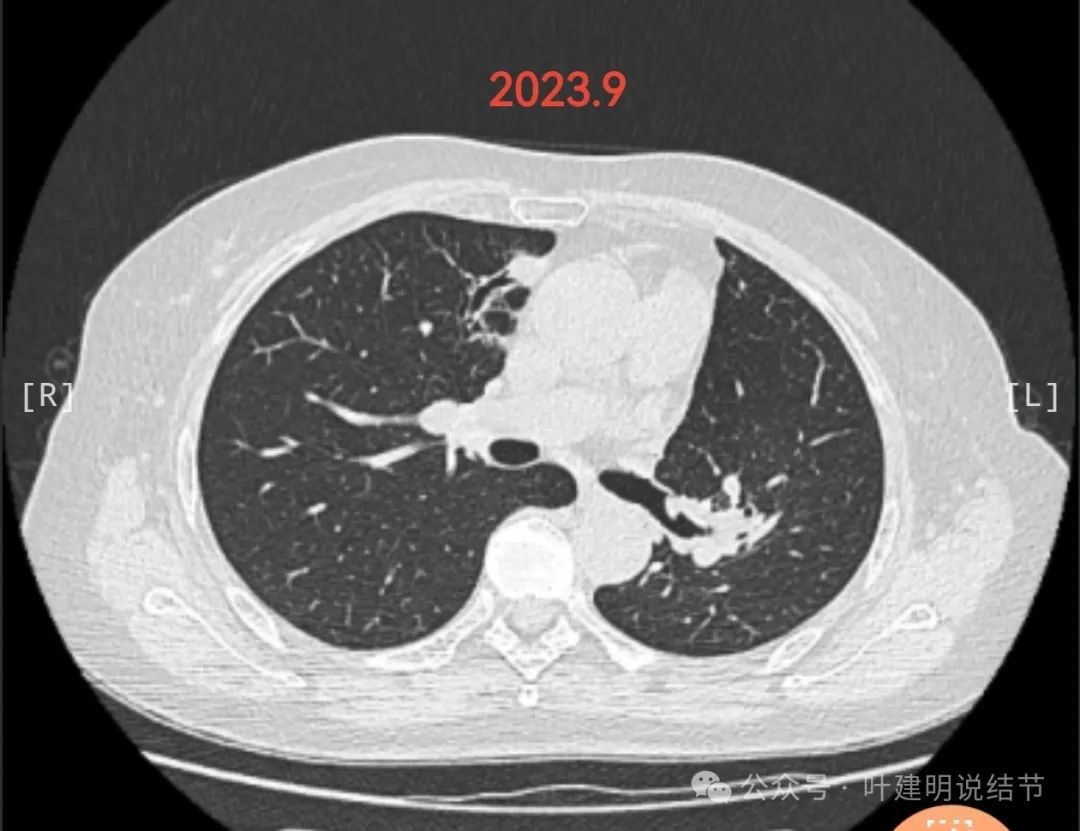
2022年11月时右上叶磨玻璃密度结节,轮廓与边界清,密度纯,与血管挨得近,但没有实性成分,考虑肿瘤范畴的,风险尚低。
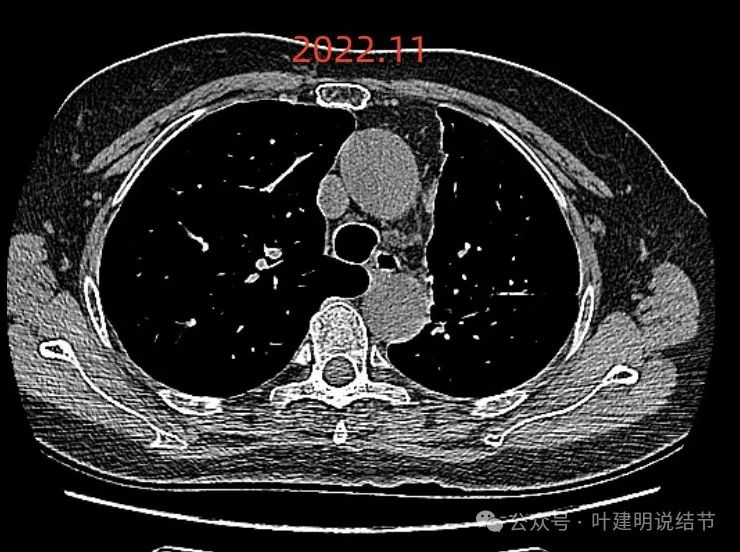
纵隔窗未见确切软组织影,也无明显肿大淋巴结。
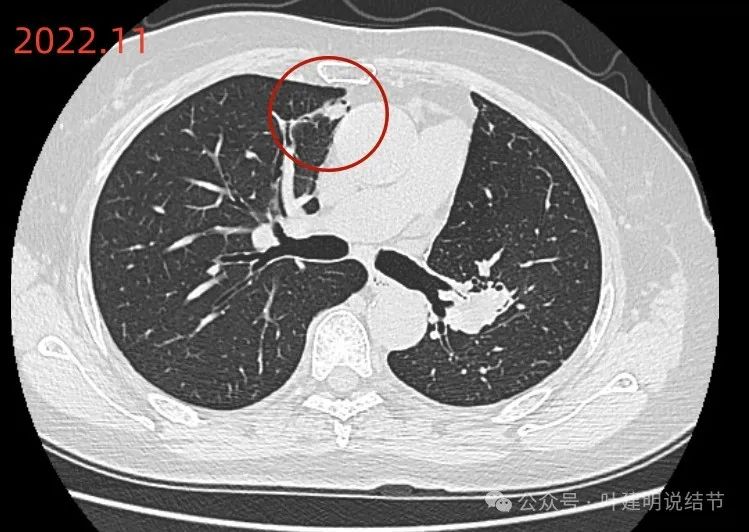
原心缘旁慢性炎似的区域有较小的实性结节状影,膨胀性不明显,需要关注对比。
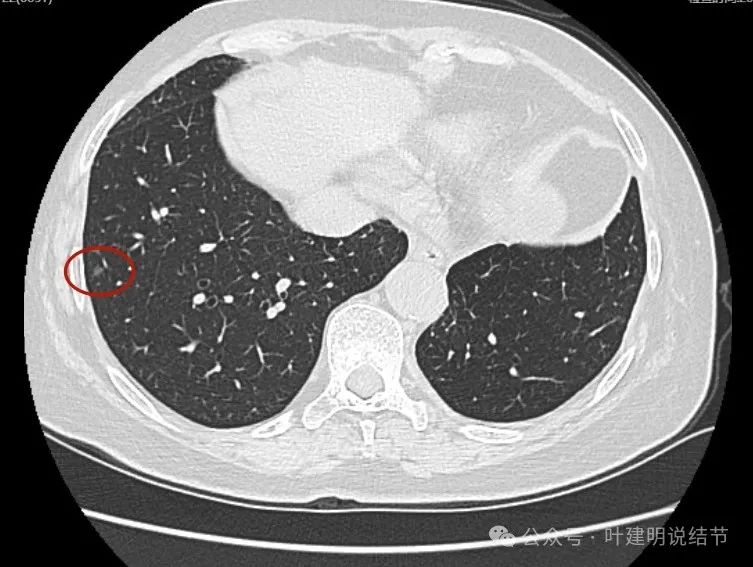
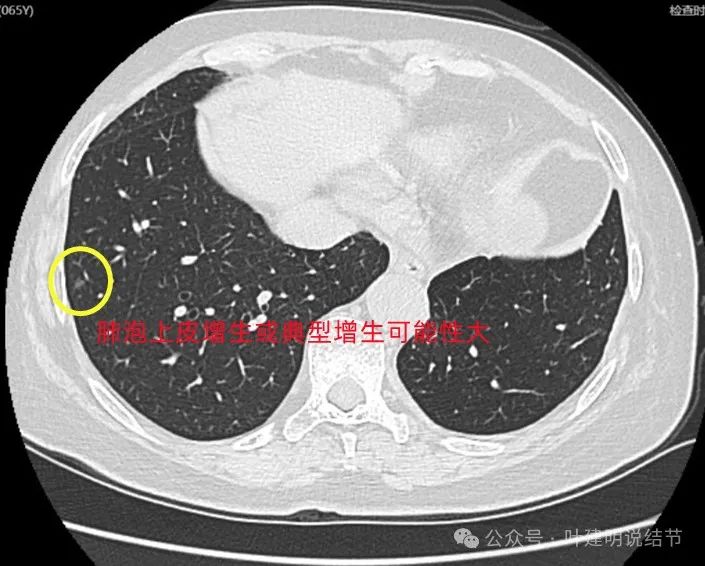
右下叶微小磨玻璃结节,轮廓较清,考虑也是肿瘤范畴的,肺泡上皮增生或不典型增生可能性较大。
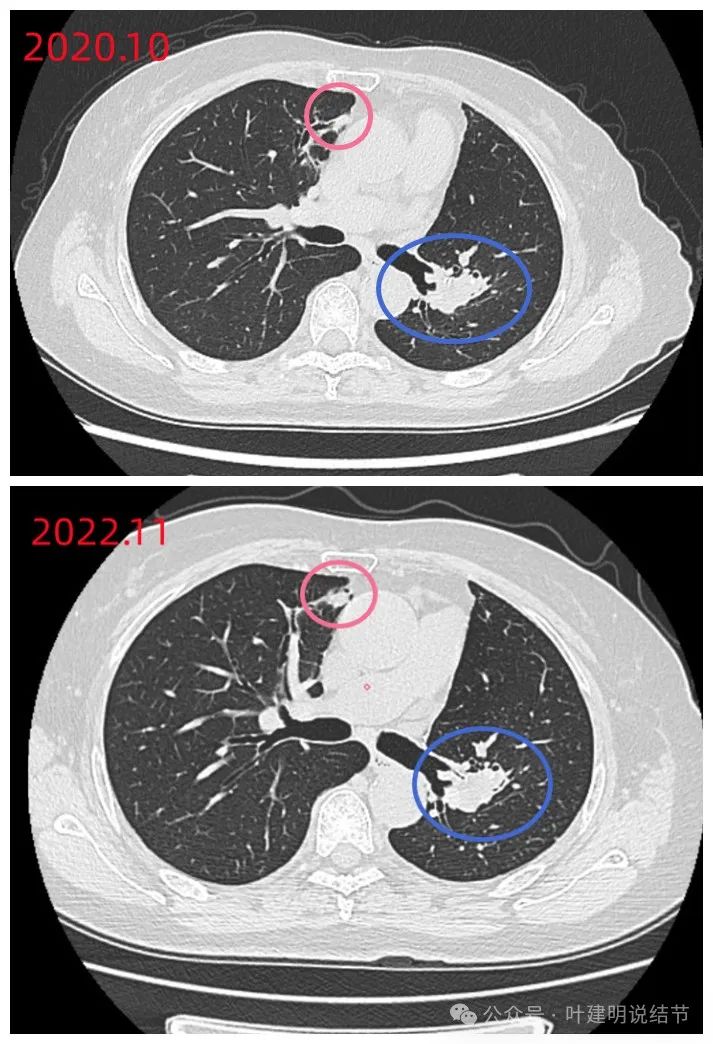
右侧病灶对比,明显有增大进展。
我的意见:
1、右侧的两处磨玻璃结节是考虑肿瘤性质的,但一般不像转移,转移瘤多为实性的。不过我有碰到过一例,转移先表现为多发磨玻璃结节的,但他是双肺很多个的淡的小的磨玻璃结节;2、癌胚抗原不是肿瘤复发转移的直接依据,但是临床上确实是预测复发转移较为有用的指标,而且高出许多的话,更要考虑是存在肿瘤负荷的;3、按术后病理高分化,淋巴结阴性,也没有高危因素,似乎不至于会存在肿瘤转移,但CEA高与之矛盾;4、纵隔淋巴结小且散在,意义有限,不足以认定是纵隔淋巴结转移;5、右肺上叶近心脏边缘处慢性炎的地方,有个小的实性结节,今年的较之前的饱满些,是否要考虑恶性的可能性?另外的原发会不会?我觉得需要考虑,或进一步检查,或复查PET-CT,并重点关注此结节;6、建议MRD检测,如果阴性,可暂停靶向治疗,如果阳性,应该再吃,并监测MRD。你的情况比较复杂,也有不太能解释之处,如果可能,最好面诊多学科讨论。
后续交流:
患:主任,再咨询您几个问题
1、您指出“右侧的两处磨玻璃结节是考虑肿瘤性质的,不像转移“,请问这两个结节是不是指大的0.7的那个,是否需要干预,因为他们持续两年多了,基本3个月一次随访,相对稳定,没有明显变大,目前是哪种状态,非典型增生或者微浸润,目前手术切除收益大不
2、您指出“右肺上叶近心脏边缘处慢性炎症的地方,有个小的实性结节,今年的较之前的饱满些,是否要考虑恶性的可能性?另外的原发会不会?”请问是否指的是肺ct报告多次提示的那个,慢性炎症或支扩可能大那处。
3.、请问目前是否一共三个结节需要关注,一个是右肺两个磨玻璃,一个是右肺上叶炎症处,哪个风险大,可否请您用序号1、2、3按风险大小标注一下
4.对于这些多发结节整体处理策略如何把握
5.再次复查增强肺ct或者薄层是否可以。
谢谢。
按结友要求予以标注:
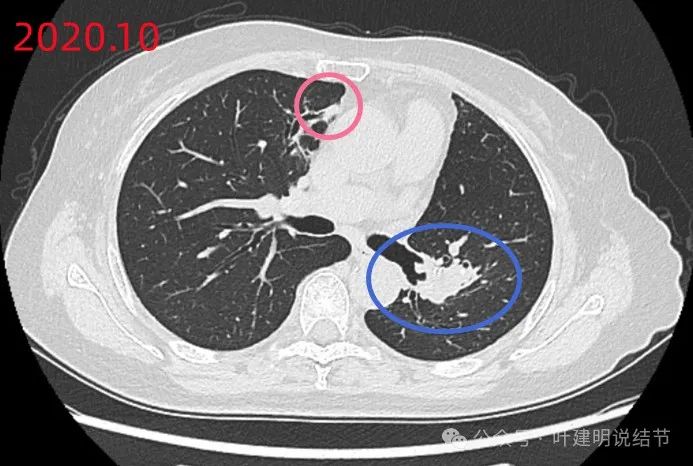
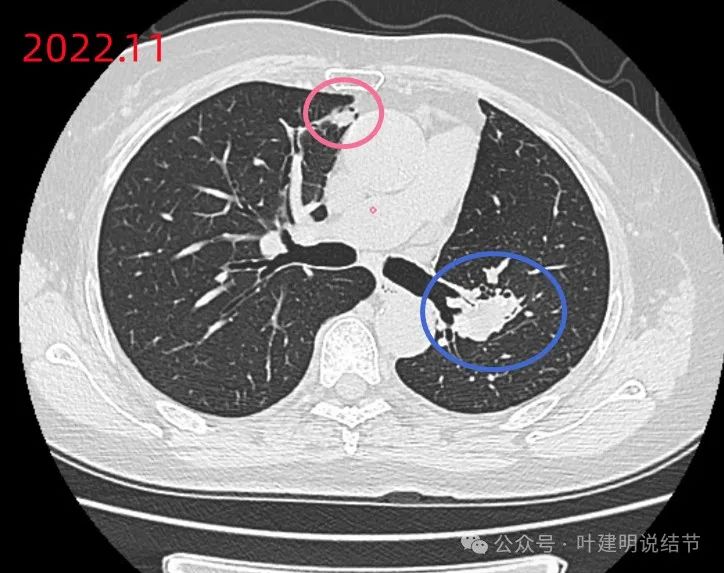
我:磨玻璃的两处虽是肿瘤性质,但密度低,风险小,能安全随访,也不像转移;支扩那处有个实性的较前饱满,因为CEA高,总要找找原因,所以我的意思是会不会这个有变化的实性结节其实是肿瘤,原发的,它与CEA高有关,存在这种可能性。所以我觉得可以考虑再PET检查下看看。如果都找不到地方有问题,那也没有办法。是否继续吃靶向药,依MRD检测来定。还有个问题是,左肺门区我感觉今年的较去年饱满些,会不会有复发的可能。所以我觉得PET要重新再做一下。下面这个对比,你自己看看,蓝色圈起来的地方是不是今年的感觉更大,更饱满些。
患:明白了,之前也咨询了很多专家,术后cea持续增高一直也没找到原因。
我:总体我的想法是:1、针对右上叶粉色圈起来的进一步检查;2、针对左肺门处进一步检查(以上两者PET均有意义);3、MRD检测,看阳性还是阴性以决定是否继续靶向治疗。意见供参考!
患:后来因为有egfr突变,术后吃了两年多的靶向药cea才下降。
我:如果存在微转移,靶向治疗也不是说就能治愈,只是延长无复发生存的时间而已。
患:目前看第一步是再做个petct,明确是否有转移或者复发,再研究下一步路径是不?
我:PET先做。如果阴性,考虑MRD检测。
第二次问诊:2024年8月
疾病描述:
一、基本情况:
患者68岁,2019年11月20日左肺上叶磨玻璃结节手术,病灶2.4x1.2cm,左肺高分化腺癌,免疫组化Ki67小于5%,未见神经、脉管及淋巴结侵犯,病理分期T1cN0M0。基因检测EGFR突变(21 L858R突变)。
二、复查情况:
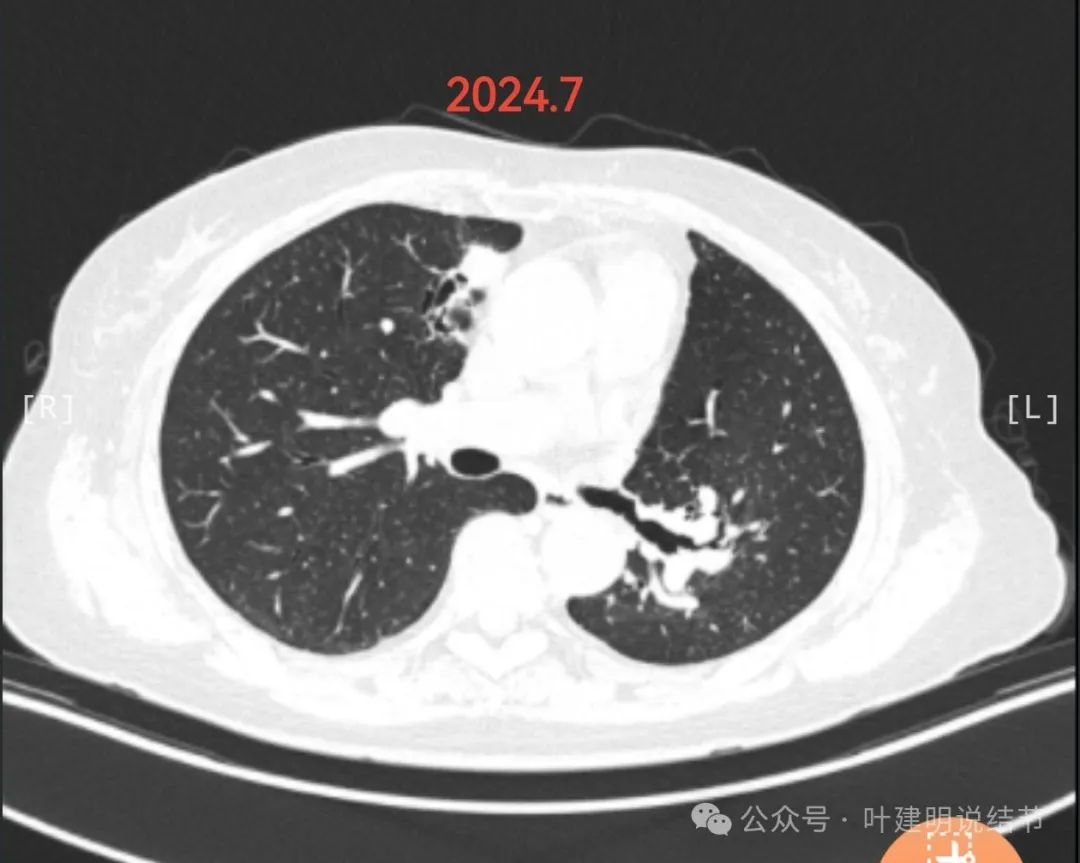
1.肺CT复查情况:2020年以来基本每3个月固定在某医大附一院查肺CT。结合近几年CT,整体看右肺上叶0.7cm的磨玻璃结节总体稳定,变化不大;右肺上叶临近心脏边缘起初为慢性炎症伴支扩,2021年缩小,2023年又逐渐增大,2024.7.13做肺CT提示结节状改变,但是CT报告认为还是慢行炎症可能大。
2.标志物CEA复查情况:术前CEA 11.6(标准值0-5),手术后3个月CEA持续升高, PETCT提示正常。2020年5月,开始服用凯美纳辅助治疗,2021年5月-2022年8月恢复正常。2023年2月上升到13.9, 2023年9月为6.8;2024年3月检测为8.45,2024年7月最新检测为11.4。
三、咨询问题:
1.右肺上叶近心脏边缘处小实性结节逐年增大,最近CT报告判断为慢性炎症,咨询很多医生看法都不一样,有的说炎症,有的说复发,有的说是原发,由于不放心所以昨日在C医院作了PETCT,今日结果提示右肺上叶纵膈旁结节影最大径1.5cm,代谢增高(最大SUV摄取值7.3),恶性病变待除外。其他部位无转移。
2.请问根据PETCT结论,是不是可以确定右肺上叶肺癌可能大,是原发的不是转移的,这个可以做手术吗,是肺叶切除还是楔形切除,目前能预测性质吗,比如肺腺癌,微浸润或者浸润 ;
3.这种手术复杂不,手术过程中用清扫淋巴结吗,如果petct确诊无转移,大病理后无转移的概率大不,手术后患者预后如何?
4.已上传历年电子影像,右肺上叶实性小结节这几年是如何变化恶性的,为何多次肺ct都判定为慢性炎症?
5.右肺上叶0.5cm的磨玻璃多年保持稳定,petct提示无代谢增高,是否不用干预,随访即可。
希望获得的帮助:
肺部手术咨询。
影像展示与分析:
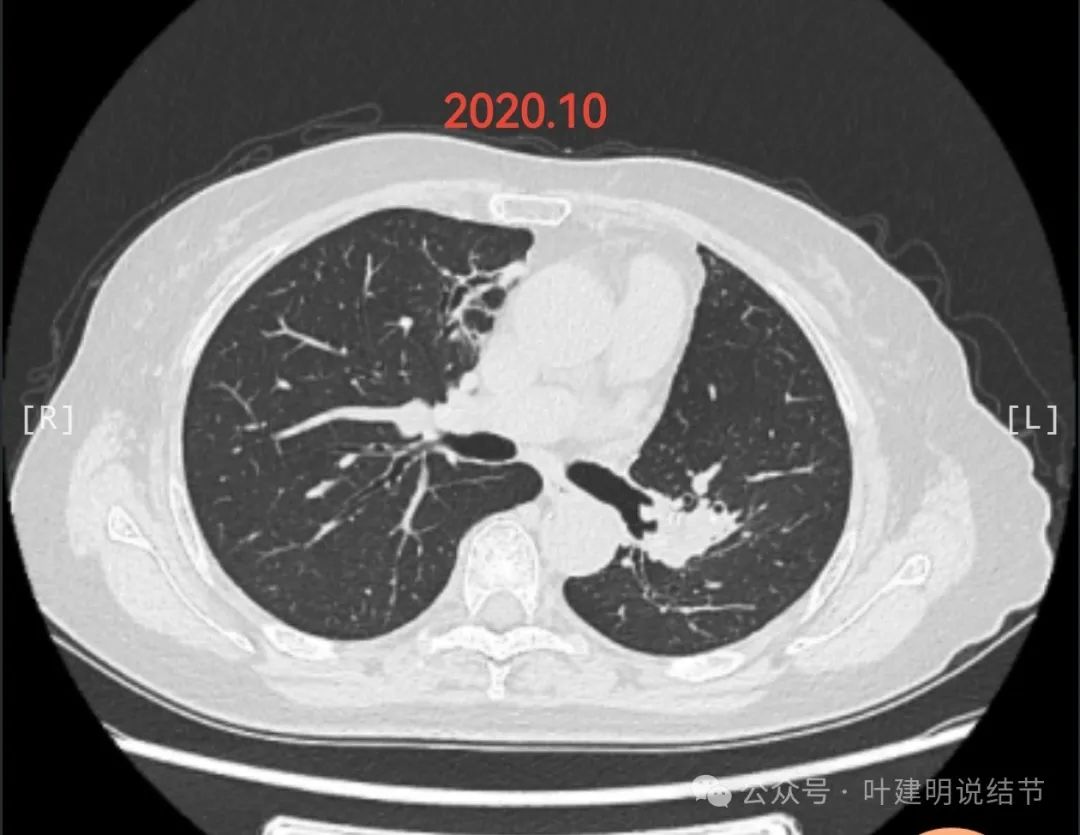
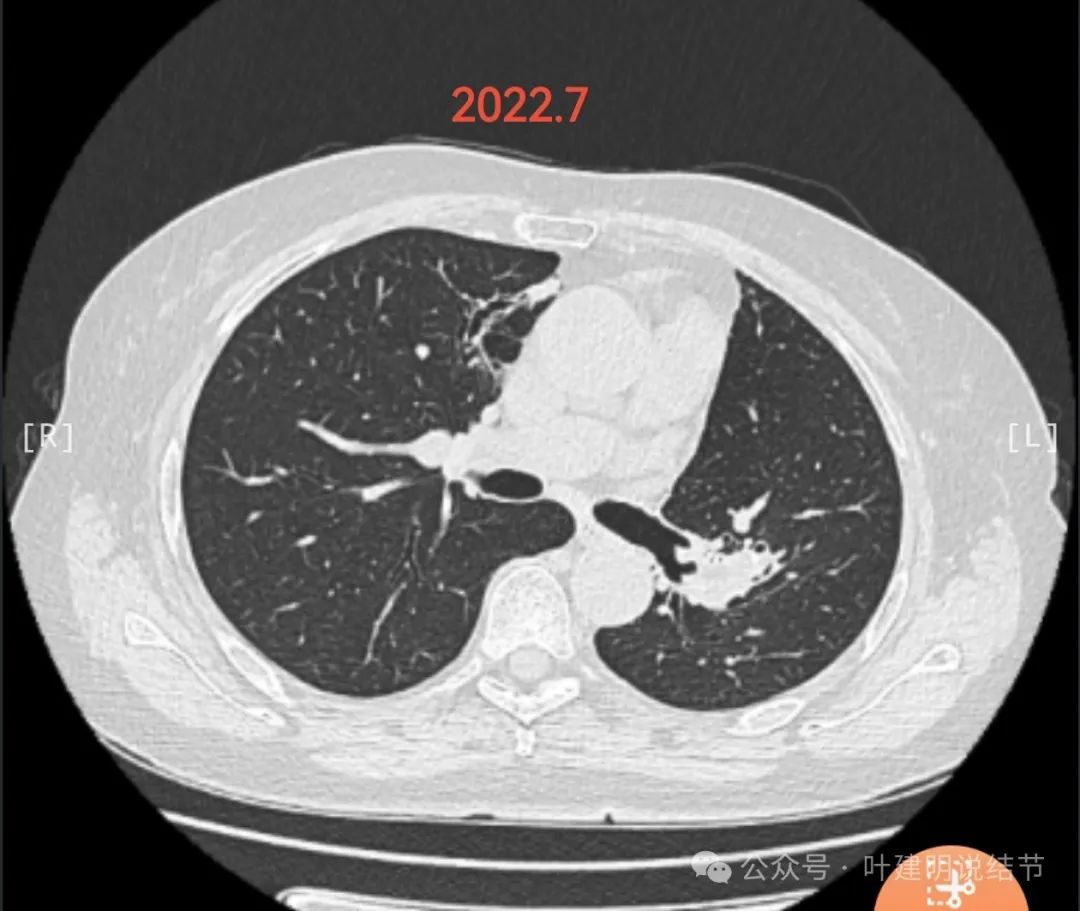
医患交流:
我:2022年我就怀疑右侧这处了呀,你没进一步检查或特别关注?
患:是的医生,我做增强ct检查了,但是提示还是炎症,当时确实没有petct。因为我们这边petct需要一万元不报销,所以当时没有做。当时您确实火眼金睛发现了病灶隐患,但是我犹豫种种原因没有做pet,很后悔!
我的意见:
右上心缘旁这个病灶逐渐进展,再加上PET-CT也是高代谢,要考虑是恶性可能性大。左侧的磨玻璃结节不至于转移或者引起癌胚抗原升高,右侧这个实性的倒是有可能的。但目前没有提示其他地方有转移的话,还是要考虑手术切除。实性密度的病灶按照原则应该做肺叶切除加淋巴结清扫,但是左侧已经做了肺叶切除,再切肺叶日常生活影响会比较大。个人倾向于局部楔形切除加纵隔淋巴结清扫(采样),并视术后病理决定后续辅助治疗事宜。2年前问诊,我提了正确的思路和方向,又不好好按照检查与进一步明确。如果最后确实是分化较差的肺癌,是略显可惜的。意见供参考!
第三次问诊:2024年9月
疾病描述:
一、基本情况:
之前病情与过程如前所述, 2024年8月13日,在C医院胸外科进行了肺部楔形切除手术,对右肺上叶1.5的实性结节、0.7的磨玻璃结节都进行了切除,并清扫了淋巴结。患者术后恢复良好,于8月16日上午出院。术后大病理结果为:1.右肺上叶实性结节为非粘液性浸润性腺癌(中分化,腺泡型为主,伴有10%微乳头成分),未见胸膜及气管侵犯,可见局灶性气道播撒(STAS) 2.右肺上叶磨玻璃结节为原位腺癌。 3.距切口3厘米肺组织未见癌,淋巴结未见癌。
二、咨询问题:
1.病理分期界定:大病理未明确写出手术后分期,经咨询病理科,胸外科,术前作了PETCE排除淋巴结和远端转移,病理报告未见胸膜及气管侵犯,无淋巴结转移,如按照病理报告中“切口内可见1x1厘米灰白质稍韧区域”,则按照病灶1厘米大小,分期为1A1。如按照术前影像学右肺1.5cm实性结节,则分期为1A2。请问如何分期?
2.双原发判断:术后石蜡切片送检基因,进行11基因检测,结果为EGFR两个突变,分别为EGFR突变(21外显子L858R突变)、EGFR突变(20外显子PT790M突变)。经对比2019年左肺磨玻璃术后基因检测结果,当时基因检测结果为EGFR突变(21 L858R突变),两次基因检测结果较为接近。经咨询病理科,反馈需要根据影像、病理、基因检测综合判断,倾向于双原发。请问如何判断?
3.手术情况分析:经与手术医生沟通,正常实性1厘米以上结节的标准根治术是进行肺叶切除。但由于患者2019年左肺上叶切除,为保留肺部功能,不能再切除右肺上叶,所以术前规划的手术模式为右肺上叶局部楔形切除加淋巴结清扫(断门淋巴结加纵膈淋巴结)。手术过程中,医生反馈由于患者胸腔黏连较为严重,全部清扫创伤太大,所以只是作了肺门淋巴结第10、第11组清扫加采样,纵膈淋巴结没有清扫加采样。医生说因为术前PETCT提示淋巴结无转移,纵膈淋巴结也不大,所以没事的概率大,但是也不能全保证。请问手术这种淋巴结清扫方式风险大不?
4.病灶发展分析:已经上传了右肺上叶1.5实性结节从2019年11月至2024年7月截面对比图,该病灶是否在2022年年底前还倾向于支括感染炎症,后续炎症反复刺激实性成分逐步增多,才发展成为恶性实性结节?
5.后续辅助治疗方案:经了解实性结节侵袭性比磨玻璃要强很多,术后病理是中分化,含有10%微乳头成分、局灶性气道播撒(STAS)、手术肺叶没有切除及淋巴结清扫不彻底等高危因素,是按照临床指南1A期术后不做辅助治疗随诊观察;还是要靶向辅助治疗,患者基因检测为ERFR(21外显子L858R突变)和ERFR.T790M双突变,是否可以口服三代药奥希替尼。两种方式如何选择收益更大?谢谢!
希望获得的帮助:
肺部术后治疗策略咨询。
资料展示与分析:

PET复查提示右上叶纵隔旁结节影,代谢增高,恶性病变待除外;右上磨玻璃密度影,无代谢增高,建议密切复查。
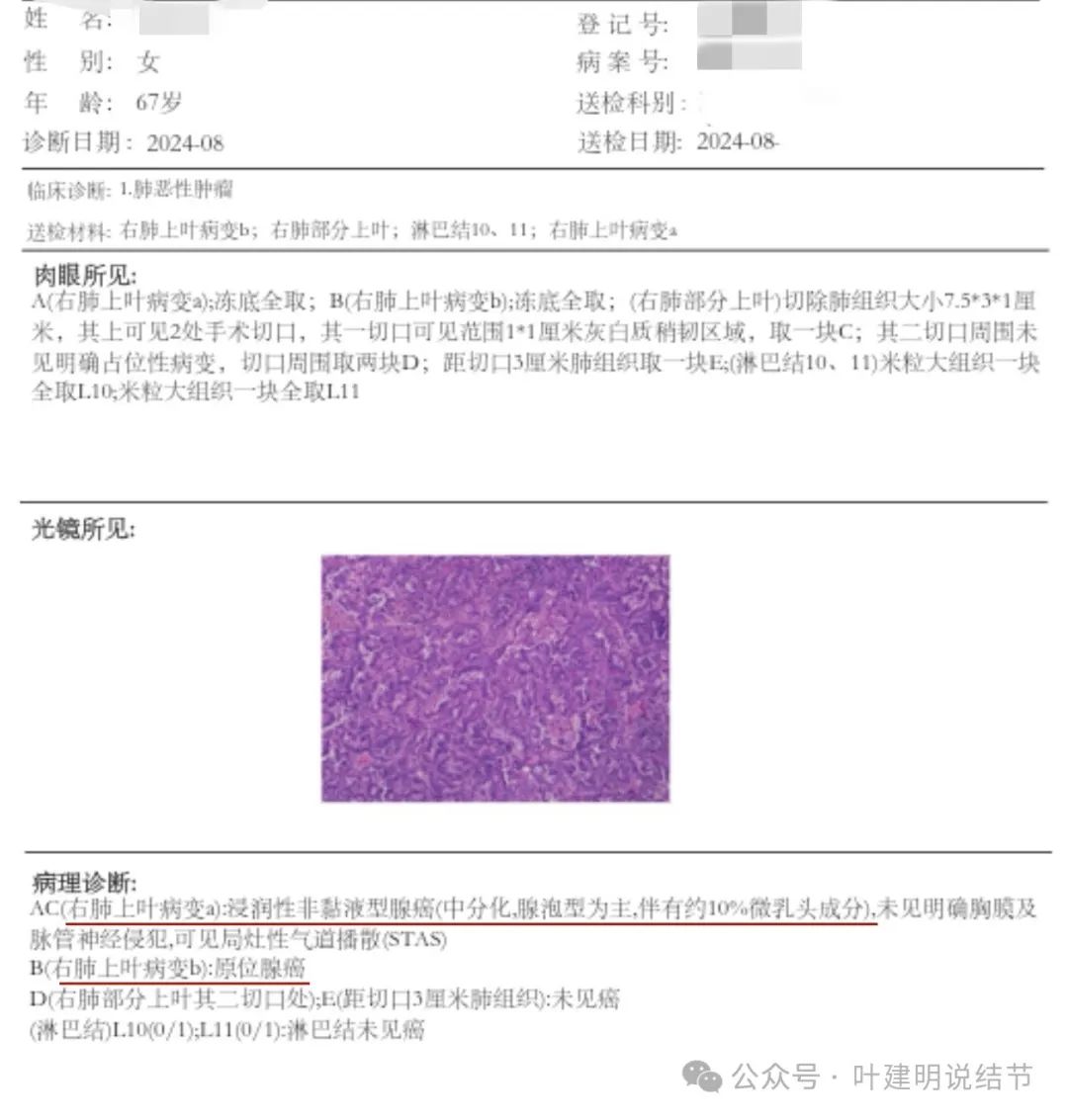
术后病理:右上叶浸润性腺癌,腺泡为主型,伴有10%微乳头成分,有STAS。右上叶次病灶原位癌。淋巴结采样阴性。
我的意见:
1、一厘米刚好是1a1和1a2的分界点,但是从总体的术后需不需要辅助治疗来讲是一样的,实性的病灶按理讲应该以病理大小为准,但其实这个病灶不是特别密实,所以他在影像上跟标本上的大小会有所差异。如果定要分清楚1A1还是1a2,我倾向按1A2分期。
2、对于是否双原发来讲,上次问诊我就说过左侧的磨玻璃密度的不可能转移到右侧而且是表现为实性结节,所以肯定要考虑是多原发的,而不是转移。
3、手术方式来讲,我上次的建议也是楔形切除加纵隔淋巴结采样。当然一是由于左侧已经手术过,二是术前PET并没有考虑存在淋巴结转移。楔形切除与肺叶切除的差别就在于淋巴结肿素上面的区别,肺叶切除能够有11和 12组淋巴结而已。切缘阴性的情况下,对于肿瘤的局部来讲已经切除足够。
4、一般不会是炎症发展成肿瘤,而是肿瘤本身表现为慢性炎症似的这种影像改变;
5、对于术后辅助治疗,我的态度相对比较保守。因为按照指南的建议,1A期都是不需要术后辅助治疗的,你的即便是1A2,当然也属于1A期。1B期才需要考虑术后辅助治疗。而且我总觉得,假如已经存在血行的微转移,术后不管化疗还是靶向治疗都只是延缓肿瘤的复发与转移而已,并达不到治愈肿瘤的目的。如果事实上并不存在微转移,那么给予任何的术后辅助治疗都没有意义,反而由带来化疗或者靶向治疗相应的副作用。所以我倾向就定期复查随访,按你的分期,不建议术后辅助化疗或者辅助靶向治疗。见供参考!
感悟:
这个病例非常特别,有很多值得我们反思的教训可汲取的地方,我觉得至少有以下方面是要我们医生或结友注意的:
1、现在多原发肺癌非常常见,在首次手术决策的时候,一定要注意不能过于积极。比如本例左上病灶虽然不小,但磨玻璃成分,按大量的临床经验与文献报导,转移的概率非常小,位置是能行肺段切除或大点的楔形切除的位置的,当时如果不是做的肺叶切除,则后续右上叶做肺叶切除显然更为从容也更合理。因为右上实性病灶的危险与恶性程度明显高于左上病灶,当时的CEA增高也是这个病灶的关系;
2、癌胚抗原的明显增高是有问题的。当以为的原发灶是磨玻璃密度的,不能用来解释临床上CEA的持续增高的情况下,不管再查PET也好,随访到2022年时结节有增大要更积极的检查或切除也好,都是可以考虑采取的措施。试想如果2022年问诊我后,做了PET,会不会当时已经有代谢增高?加上实性结节的增大,位置又在边上,更积极的手术干预,会不会可能预后会更好一点?这是有可能的;
3、靶向治疗的应用要慎重,特别是当这样的CEA持续增高,又用原手术标本的病理结果难以解释的情况下。予以靶向治疗达暂时指标下降的目的,存不存在掩盖右侧关键病灶发展情况的可能性?如果没有予以靶向治疗,或许它的进展就会更快,就能更早发现此灶的恶性行为,从而更早的采取手术干预的措施;
4、肿瘤TNM分期的标准仍在某些病人中存在困惑。不单是纯磨或混合磨玻璃密度病灶中大小的测量,也存在于实性结节当CT影像上与病理上不一致时按哪个为准。当正好位置分期交界附近的时候,确实仍给临床带来困惑的;
5、当地PET检查费用比较高,在此例中一定程度上影响了当时我的建议的采纳。但反复的增强CT检查,其实也有辐射与经济上压力,用在刀刃上的费用更有价值。这也是我们广大结友值得注意的地方。
6、单纯本例来讲,从术后分期来讲,是不必术后辅助治疗的,但其实从CEA早在5年前就是高于正常来讲,右侧病灶的恶性程度是高的,之所以发展缓慢,我的考虑是靶向治疗干扰了其正常的发展过程。所以仍要担心预后不如预期的可能性。其实若再予以三代靶向药治疗也是可以考虑的,只是我认为真存在微转移,靶向治疗解决不了终极问题,所以随访到真有转移再给予也行。
今天分享的这个病例真有许多感慨,也有些许惋惜。我们临床医生实际上不应该单单依检查结果轻易的下结论,而要从疾病发展的规律上能否解释得通出现的化验结果、检查结果异常来考虑。难以解释时要更加详细全面的考虑、多打几个问号,多从不同方面或异于常规的方面思考下可能性!


