急性脑炎的治疗
时间:2024-08-20 12:01:47 热度:37.1℃ 作者:网络
脑炎是一种严重的疾病,表现为由脑部炎症引发的快速进展性脑病,伴有不同程度的发热、中枢神经系统(CNS)局灶性病变、新发癫痫发作、脑脊液(CSF)多形细胞增多,通常伴有神经影像学和脑电图(EEG)异常。它与多种病因有关,最常见的是病毒感染和自身免疫原因(图 1)。其他病因包括不常见的感染性病原体(即真菌、原生动物和亚急性细菌病原体)、感染后以及与全身状况有关的免疫介导病原体。免疫力低下的患者在人口中所占的比例越来越大,由于他们对异常病原体的易感性和非典型临床表现的增加,他们面临着更多的挑战。尽管进行了快速而全面的评估,但仍有 40-50% 的脑炎病例病因不明。
抗菌治疗
单纯疱疹病毒(HSV)和水痘带状疱疹病毒约占脑炎感染病因的 60%。因此,所有疑似病毒性脑炎患者都应尽早开始静脉注射阿昔洛韦。CSF HSV-1 聚合酶链反应(PCR)是一种高度敏感和特异的检测方法(分别为 96-98% 和 95-99%),但在临床表现的第一周可能会出现阴性结果。因此,如果强烈怀疑,建议继续使用阿昔洛韦,并在 5-7 天后重复 CSF HSV-1 PCR 检测。对于所有阳性的重症患者,我们建议治疗 21 天。急性细菌性脑膜炎(ABM)和脑炎在临床病程早期通常无法区分,临床医生应考虑根据 ABM 指南添加抗生素,直至 CSF 结果出来。在适当的季节,有立克次体或埃希氏菌感染临床线索(皮疹、淋巴结病、血小板减少、脑病)的患者应根据经验使用强力霉素。对于高危患者(相关接触史、免疫力低下的宿主),应根据最初的脑脊液检查结果讨论结核病和隐球菌病的治疗方法。
地塞米松
皮质类固醇,尤其是地塞米松,通过减轻脑部炎症和相关并发症发挥作用,有助于缓解症状和改善神经系统的预后。地塞米松通常与抗生素或抗病毒药物一起作为辅助疗法使用。有数据表明,在成人 ABM 患者中,皮质类固醇能显著降低肺炎链球菌脑膜炎、听力损失和神经系统后遗症(即局灶性神经功能缺损、癫痫、严重共济失调和记忆障碍)的发病风险,但不能降低总体死亡率。在结核性脑膜炎患者中,皮质类固醇可降低短期死亡率,但对存活者的残疾情况没有影响,对艾滋病毒感染者的影响尚不确定。虽然类固醇对单核细胞增多性李斯特菌感染患者预后的影响还存在争议,但最近的前瞻性数据表明,地塞米松的辅助治疗与预后的改善有关。病毒性脑炎患者不建议使用类固醇,这要等待正在进行的试验结果。最后,在人类免疫缺陷病毒(HIV)相关隐球菌脑膜炎患者中,地塞米松与损伤相关。
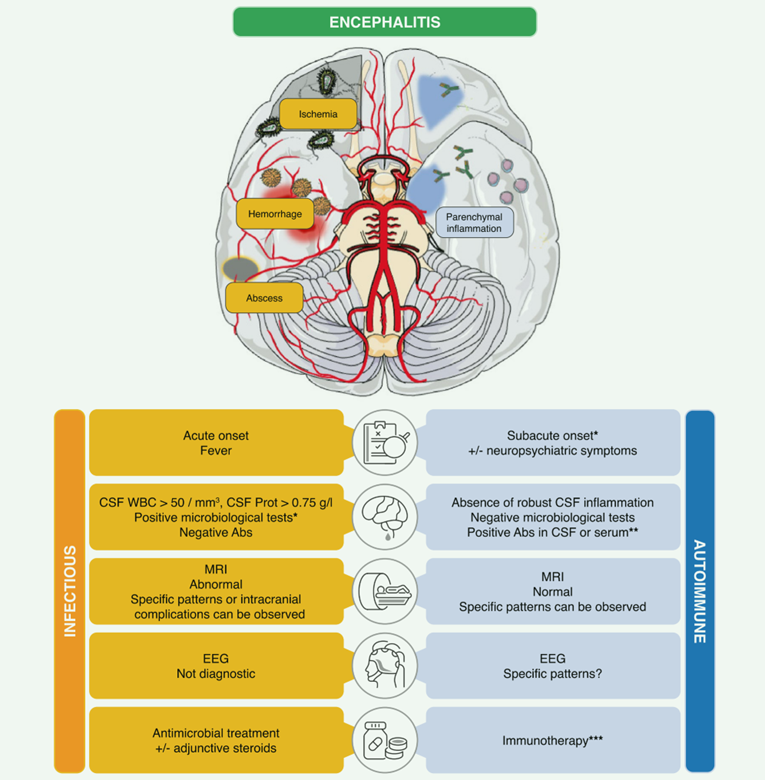
图 1 感染性脑炎与自身免疫性脑炎的共同特征。*考虑重复进行常见的诊断测试,对于无明显病因的患者,考虑进行高级测试(mNGS/多重检测)。**考虑重复抗体检测,筛查相关肿瘤。***甲基强的松龙(静脉注射 1 克/天,3-5 天)+ 静脉注射免疫球蛋白(每天 0.4 克/千克体重,5 天)或血浆置换(5-10 天内交换 5 次)。CSF 脑脊液、EEG 脑电图、MRI 磁共振成像、WBC 白细胞
抗癫痫药物
据报道,每三名脑炎患者中至少有一人在进入重症医学科(ICU)时出现癫痫发作,每十名患者中就有一人符合惊厥性癫痫标准(SE)。早发性惊厥性癫痫是预后不佳的指标,尤其是当观察到难治性癫痫发作时。病毒性脑炎会增加非惊厥性癫痫发作的风险,约有 10-33% 的患者会出现非惊厥性癫痫发作 。这些患者在重症医学科中发作的风险很高,可从持续脑电图监测中获益。目前还没有系统地研究过脑炎患者预防癫痫发作的益处,因此目前不建议常规用药。如果存在临床癫痫发作和 SE 风险因素(如昏迷、神经影像学检查中皮质受累、非神经系统器官衰竭、周期性放电),则可考虑使用抗癫痫药物。对于出现癫痫发作/SE的疑似/确诊自身免疫性脑炎患者,指南建议在癫痫发作开始的 72 小时内启动一线免疫疗法。急性癫痫发作和神经影像学异常与脑病后癫痫有关,但相关数据极少,需要进一步研究癫痫的临床预测因素。目前还没有关于急性脑炎发作时抗癫痫药物疗程的指南。由于脑炎后癫痫有可能在 12 个月内发生,建议在最初几个月继续服用抗癫痫药物,尤其是对有癫痫风险因素的患者。
诊断研究
对于疑似脑炎病例,通过脑脊液和辅助检查快速评估病因至关重要,同时还要及时开始经验性治疗。进行腰椎穿刺(LP)的主要延误之一是使用头部计算机断层扫描(CT)来排除空间占位性病变。近期欧洲指南的证据表明,如果出现脑部症状或神经功能缺损超过 4 天,并且有脑疝迹象,包括昏迷和瞳孔散大无反应,则应进行头部 CT 检查。否则,建议在未进行头部 CT 之前立即进行 LP 检查。包括培养和革兰氏染色在内的常规脑脊液检查以及检测一种病原体的单克隆 PCR 是基础。虽然检测一组病原体的多重 PCR 检测方法(如 BioFire FilmArray 脑膜炎/脑炎面板)越来越多地用于诊断中枢神经系统感染,但值得注意的是,这些平台只检测特定数量的病原体,限制了其在院内感染或免疫力低下患者中的应用。宏基因组新一代测序(mNGS)是一种目标鉴定方法,可对样本中的大部分核酸进行测序,从而鉴定出大量微生物。随着 mNGS 的普及,用户需要了解它的能力和局限性。测序方法目前可在部分中心使用,通常用作辅助诊断工具。在考虑使用其他方法不易检测的病原体或在培养中不易识别的病原体(包括真菌和非典型细菌)的人群中,测序方法可能特别有用。需要进一步开展研究,以确定测序在不同人群脑炎诊断方法中的实用性。对假定患有自身免疫性脑炎(AE)的成人进行全面的实验室评估,包括全身炎症的血液检测和癌症筛查,是非常重要的。脑脊液淋巴细胞增多和蛋白升高有助于诊断,但并非始终存在。
何时应怀疑和治疗自身免疫原因?
疑似自身免疫性脑炎的诊断通常基于临床症状(亚急性记忆障碍、精神状态改变、精神症状)、脑脊液炎症、磁共振成像(MRI)可见的脑部变化以及脑脊液或血清中自身抗体的检测。对这些因素进行综合评估有助于临床医生诊断疑似自身免疫性脑炎并启动适当的治疗策略。最近,有几项变量被确定为自身免疫性脑炎的预测因素,包括亚急性至慢性表现、无合并症、精神和/或记忆主诉以及无严重的脑脊液炎症(白细胞<50个/μL,脑脊液蛋白<50毫克/分升)。另一项研究表明,当观察到发热、CSF WBC ≥ 50 cells/μL、CSF 蛋白≥ 75 mg/dL 时,AE 的可能性很小。虽然目前还没有针对 AE 治疗的随机对照试验,但典型的一线治疗方案包括甲基强的松龙(静脉注射 1 克/天,3-5 天)和静脉注射免疫球蛋白(每天 0.4 克/公斤体重,5 天)或血浆置换(通常 5 次置换,5-10 天)。
抗菌疗法、地塞米松和抗癫痫药物在重症脑炎的治疗中起着至关重要的作用。虽然每种治疗方法都针对疾病的特定方面,但以临床表现和诊断结果为指导的综合和个体化方法对于适当的适应症和优化患者预后至关重要。


