读书报告|限制需要机械通气患者的动态驱动压
时间:2024-08-29 23:01:10 热度:37.1℃ 作者:网络

背景
在ICU中需要机械通气患者的死亡率仍然很高。有多达40%的严重急性呼吸衰竭(如ARDS)通气患者死亡。呼吸机诱导的肺损伤(VILI)对急性呼吸衰竭患者的死亡率有重要影响。ARDS预防VILI的基础是限制潮气量和平台压。驱动压(ΔP)能够反映潮气量与呼吸系统的顺应性,已被作为一种指导机械通气的指标,有望在机械通气中降低VILI的风险。
先前ARDS患者的队列研究已证实较高的静态ΔP和较高的死亡率之间存在关联。这些分析仅将通气开始(第1天)的呼吸机参数与结果联系起来,使用的统计方法无法求证持续干预∆P对结果的影响。在临床实践中,静态ΔP需要测量平台压,但很少在有自主呼吸和辅助呼吸的患者中进行测量。并非所有的呼吸机都允许在自主通气模式下测量静态∆P。在容积控制通气过程中,静态和动态测量在不同程度的气道阻力时可能存在差异。但在压控模式下测量的动态和静态∆P不受影响。最近有研究已经证实了动态∆P和死亡率之间的联系。但目前尚不清楚进行持续干预∆P的治疗策略的临床结果是否优于传统的机械通气。
本研究使用观察数据模拟实用试验,调查与常规治疗相比,持续干预静态或动态∆P是否会影响ICU患者机械通气30天的死亡率。在其他分析中,研究者已确定了限制∆P的时间和持续时间,以及限制∆P的最佳阈值。本研究分析了在机械通气期间,限制潮气量或峰压(PIPs)(而不考虑∆P)的治疗策略是否与限制每日∆P对死亡率的影响相似。这项工作提供了一个流行病学层面的分析,以了解是否应该在机械通气期间常规监测和限制每日静态和动态∆P。
方法
患者
本研究采集了来自2014年4月至2021年8月期间在多伦多大学附属医院9个ICU中所有≥18岁的成年患者接受无创通气或有创通气的数据,包括患者的人口学信息和每日测量的通气参数、血气指标和实验室检查等。
纳入条件:患者在入院ICU后的前24小时内接受正压通气,并且机械通气持续时间超过24小时。为了研究结果的准确性,进一步将人群限制在开始通气时可测量静态∆P的患者中。对于多次入住ICU或符合通气条件的患者,我们只使用了首次入住ICU期间第一次符合通气条件的数据。
所有程序都按照多伦多大学REB的伦理标准和1975年赫尔辛基宣言的伦理标准执行。
通气策略
研究在整个机械通气期间(其中潮气量和平台压已经得到控制),比较常规治疗和限制每日静态或动态ΔP≤15 cmH2O的通气策略对死亡率的影响。
研究选择15 cmH2O的阈值被用于静态或动态ΔP是基于之前的工作(即使动态ΔP可能低估了自主呼吸部分)。
分析研究了在一系列机械通气过程中,可针对的静态和动态ΔP阈值。
静态ΔP的计算:吸气末暂停期间的平台压减去呼气末正压(PEEP)。每日动态ΔP的计算:PIP减去PEEP,与有无自主呼吸无关。对于无创通气患者,每日动态Δ的计算是吸气正压减去呼气正压。
后续结果和持续时间
主要结果是患者在机械通气30天内的死亡率。
成功脱离机械通气或从ICU出院被认为是呼吸机死亡率的对立事件,因为它们排除了后期的结果。
在研究的分析中,将机械通气成功撤机定义为从机械通气过渡到常规吸氧或空气的时间超过48小时。
随访患者从开始进行机械通气(第0天)到死亡、ICU出院、成功撤机或在ICU住院30天,以最先发生者为准。
治疗策略在机械通气24小时后开始(第1天),并持续整个机械通气期间。
使用改进通气策略的二次分析
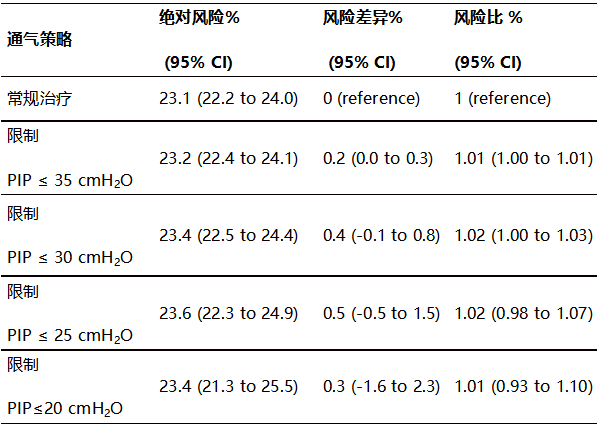
首先,此次研究调查了一系列不同的阈值对不同通气策略对死亡率的影响,这些策略限制了每日潮气量或PIP(无论ΔP水平如何)。
其次,本研究还分析了限制动态ΔP≤15 cmH2O的起始时间和持续时间对死亡率的影响。更具体地说,此研究估计了与常规治疗相比,以下通气策略对死亡率的因果影响:早期和短期干预(第1~5天)、早期但有时间限制的干预(第1~14天)、延迟干预(第5~30天)和晚期干预(第14~30天)。
统计分析
在主要分析中采用参数g-公式比较限制每日静态或动态ΔP水平等于或低于一个特定的阈值(即≤15 cmH2O)的通气策略与常规治疗对使用呼吸机30天死亡率的影响,成功脱离机械通气或从ICU出院为对立事件。
在二次分析中测量了对每日潮气量或PIP进行持续干预(与ΔP水平无关)的影响。
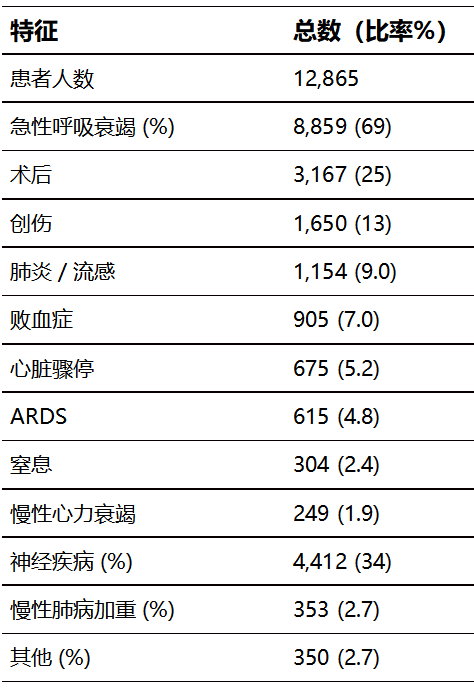
启用机械通气的原因
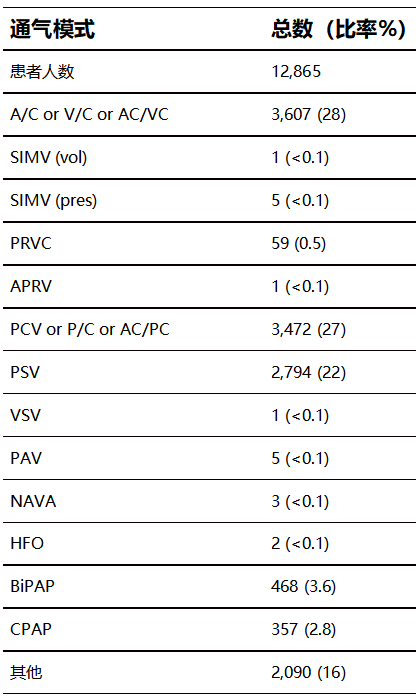
进入ICU后前24小时的通气模式
未经干预的结果
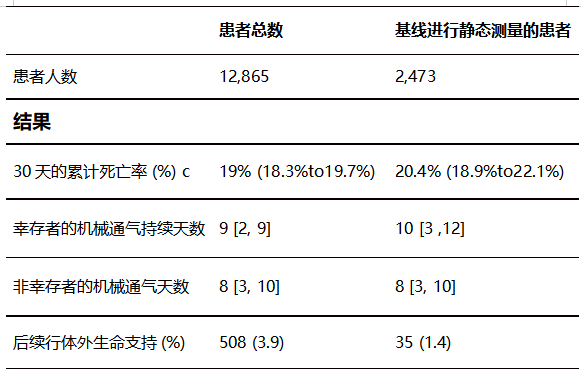
与常规治疗相比,在限制每日不同静态(∆P)的持续通气策略下,估计30天呼吸机死亡率。
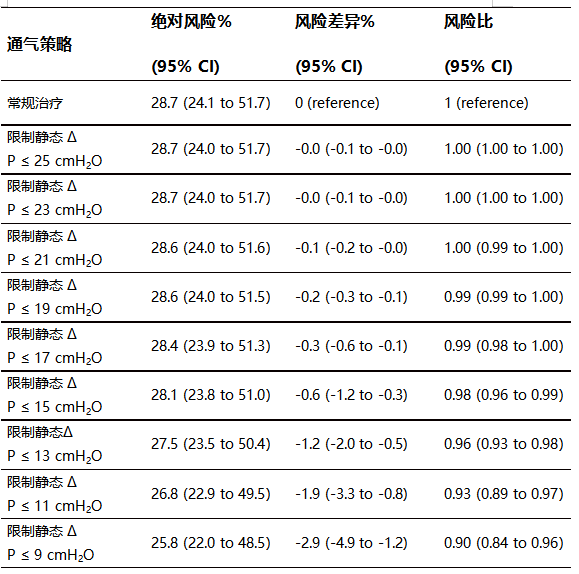
与常规治疗相比,在限制每日不同动态(∆P)的持续通气策略下,估计30天呼吸机死亡率。
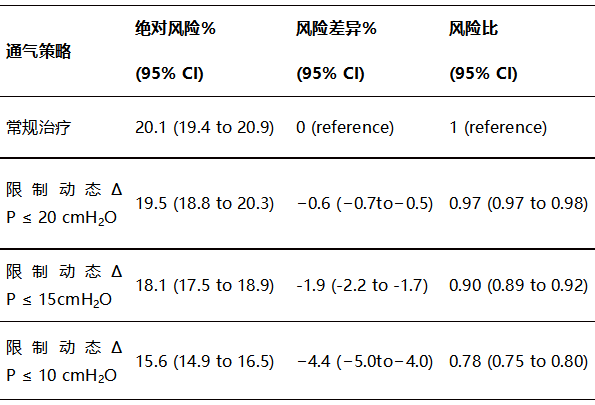
与常规治疗相比,在限制每日不同潮气量持续通气策略下,估计30天呼吸机死亡率。
与常规护理相比,在限制每日不同峰压(PIP)的持续通气策略下,估计30天呼吸机死亡率。
在不同持续时间和起始时间限制动态(∆P)的通气策略下,估计30天呼吸机死亡率。
与常规治疗相比,使用参数g-公式估算在限制每日不同静态(∆P)的持续通气策略下计的平均因果效应(B)。阴影区域为95%CI。
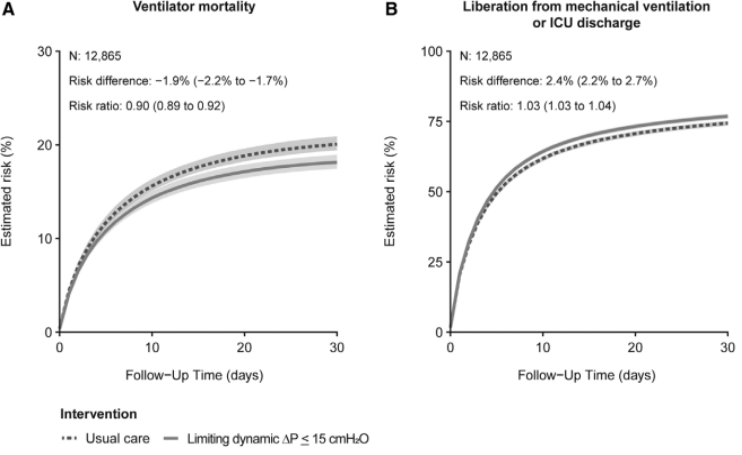
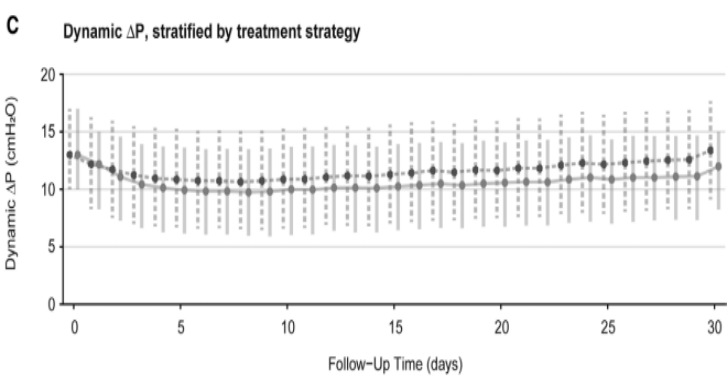
图2. 与常规治疗相比,在限制每日不同动态(∆P)的持续通气策略下,30天的呼吸机死亡率的风险估计(A);从机械通气中撤机存活或从ICU出院的风险估计(B)
参数g-公式计算的模拟数据集,每日动态∆P的中位数,根据指定的治疗策略进行分层(C)。
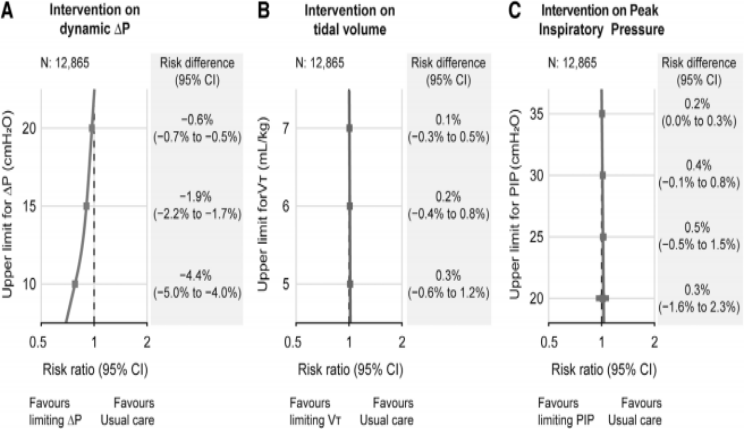
图3. 与常规治疗相比,限制动态驱动压(∆P)、潮气量(Vts)或峰压(PIP)的不同治疗策略对呼吸机死亡率的影响
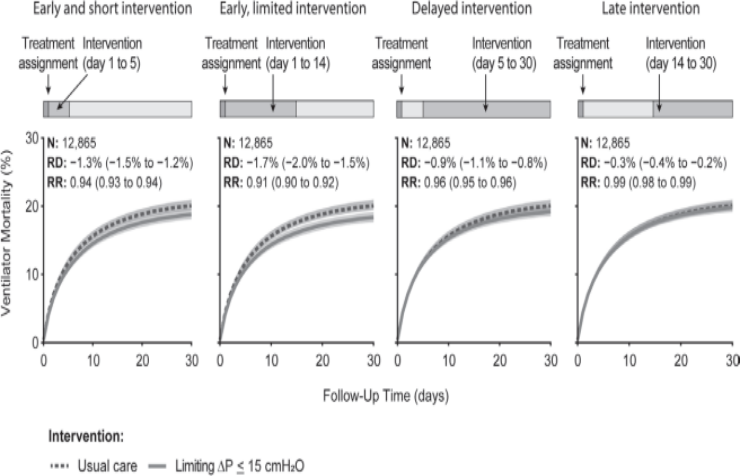
图4. 在不同持续时间和起始时间限制动态(∆P)的通气策略下,估计30天的呼吸机死亡率。
在急性呼吸衰竭患者中,早期限制动态(∆P)≤15 cmH2O在降低呼吸机死亡率方面比延迟或晚期干预更有效。
结果
患者特征
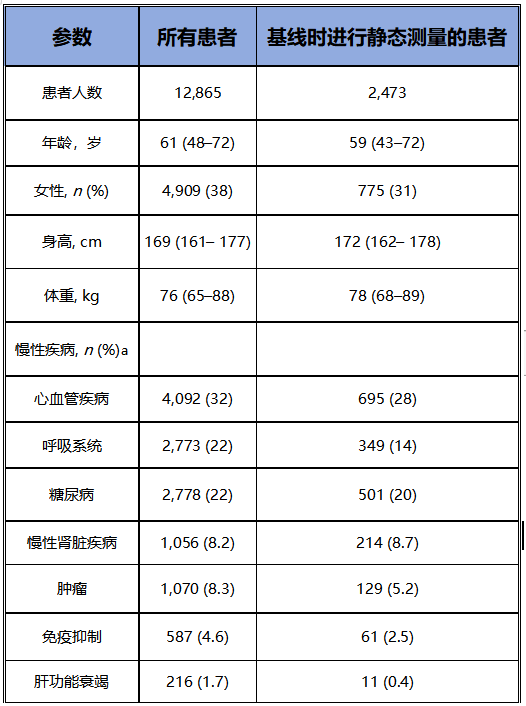
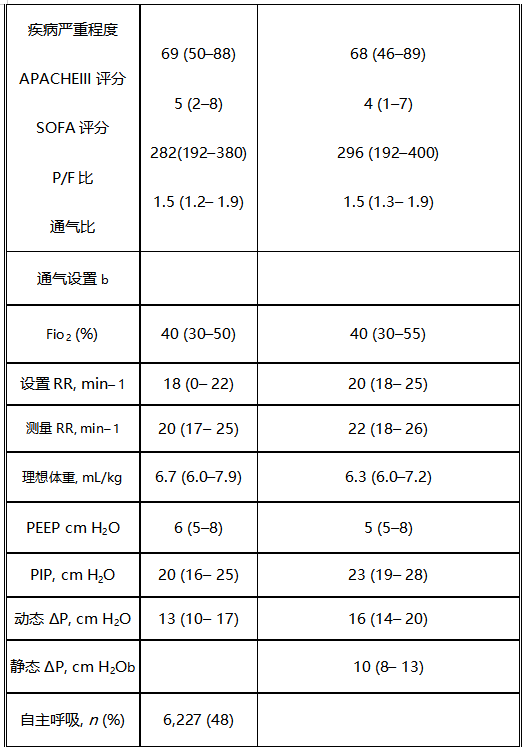
研究记录了19989例患者的数据。排除了4493例(22%)患者,因为他们在入院后24小时内脱离机械通气或从ICU出院。另外2631例(13%)在ICU的前24小时内没有接受正压通气的患者也被排除在外。最终的分析共纳入12865例患者,其中2,473例患者(19%)有静态∆P的测量值。表1和表S3-S5描述了前24小时内的患者特征和通气参数。
在12865例患者的总人群中,前24小时内的潮气量中位数为6.7 mL/kg,预测体重(6.0~7.9 mL/kg)。有6638例患者(52%)在基线时存在自主呼吸;有2794例(22%)在基线时采用压力支持通气模式。在12865例患者中,4468例患者(35%)的基线动态∆P大于15 cmH2O,而在这4468例患者中,有1255例(28%)有自主呼吸。在12865例患者中有2473例(19%)记录了静态∆P的测量值,这2473例患者中有336例(14%)采用静态∆P大于15 cmH2O进行通气。
初步分析
在2473例基线时测量静态∆P的患者中,在常规治疗下预计呼吸机30天死亡率为28.7%(24.1%~51.7%),在限制每日静态∆P≤15 cmH2O下为28.1%(23.8~51.0%)(绝对风险差异为-0.6%;95%CI -1.2%~-0.3%,风险比为0.98;95%CI 0.96~0.99)(图1A)。与常规治疗相比,在更严格限制静态∆P情况下,观察到预计呼吸机死亡率呈线性降低(图1b)。
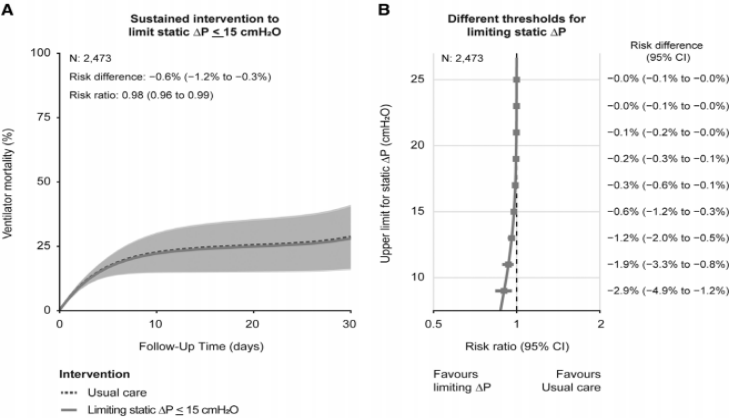
图1. 与常规治疗相比,使用参数g-公式估算限制静态驱动压(∆P≤15 cmH2O的持续通气策略下的呼吸机死亡率风险(A)。
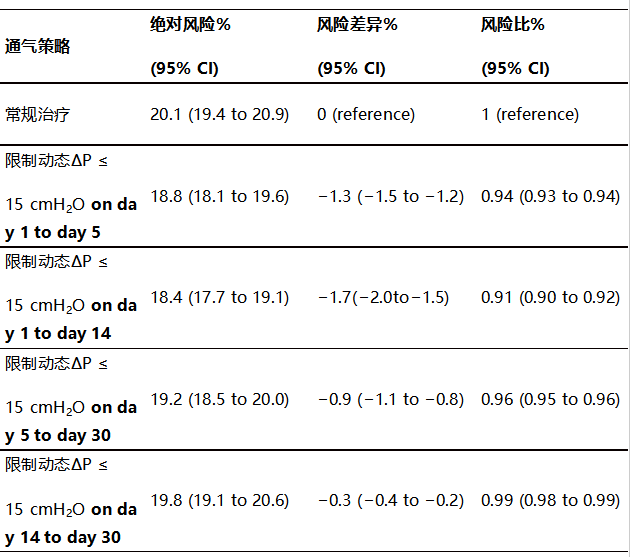
在12865例患者中,常规治疗下呼吸机死亡率为20.1%(19.4%~20.9%),限制每日动态∆P≤15 cmH2O通气策略的死亡率为18.1%(绝对风险差异为-1.9%;95%CI,-2.2%~-1.7%,风险比为0.90;95%CI 0.89~0.92)(图2A)。限制∆P对呼吸机死亡率的总影响部分是由于脱离机械通气或从ICU出院的患者比例较高(风险比为1.03;95%CI 1.03~1.04)(图2B)。进行各组间动态∆P平均相差2 cmH2O的分组治疗后(图2C),与静态∆P的研究结果相似,也观察到,在更严格的限制动态∆P下,预计的呼吸机死亡率呈线性降低(图3a)。
二次分析和敏感性分析
对12865例患者的总体队列进行了两项二次分析。首先,研究了限制每日潮气量或PIPs(与ΔP水平无关)的通气策略对死亡率的影响。对动态∆P的持续干预与常规治疗相比,对每日潮气量或PIPs的不同阈值的持续干预与呼吸机死亡率的降低无关(图3、B和C)。
其次,研究了不同的起始时间和持续时间的影响(图4)。在机械通气24小时后立即进行早期和持续干预的限制动态∆P≤15 cmH2O比延迟或晚启动更有效。
如果持续干预限制动态∆P≤15 cmH2O没有在第1天开始,而是在第5天或之后的第14天开始,与常规治疗相比,呼吸机死亡率的估计风险差异为-0.9%(-1.1%~~0.8%)和-0.3%(-0.4%~-0.2%)。
此研究的发现在几个敏感性分析中是可靠的,这些分析是为了识别数据推断或缺失数据的影响,以及检测是否存在潜在的不受控制的易干扰的数据。
讨论
这项队列研究包括1286例机械通气患者,调查了除了已经控制了潮气量和平台压力的传统肺保护性机械通气外,对∆P进行日常干预的有效性。与常规治疗相比,限制每日动态∆P≤15 cmH2O,可将死亡率从20%降到18%(风险比0.90;95%CI 0.89~0.92)。在对∆P进行早期和持续的干预后,死亡率的降低更为明显。
此外,如果限制每日∆P,对死亡率的影响是因为增加了脱离机械通气和/或从ICU出院的可能性。只有2473例患者记录了基线时的静态∆P,但观察到类似的效果。相反,对每日潮气量或PIP进行持续干预,无论∆P水平如何,都与ARDS患者呼吸机死亡率的降低无关。
根据研究发现,静态和动态的∆P似乎提供了关于机械通气过程中潜在的有害的肺泡反复塌陷扩张的类似信息。因此,应密切监测和限制所有机械通气患者的静态和动态∆P,特别是在前2周,以降低VILI的风险和相关死亡率。
参数g公式允许研究者可靠地预估存在动态干扰因子的情况下(如动态的肺损伤的严重程度和肺顺应性),日常持续干预∆P治疗策略的因果效应,它们本身可能会受到日常干预∆P治疗的影响。在开始机械通气时,∆P主要代表肺顺应性的一个标志。对∆P进行日常干预是可行的。
先前研究仅限于一小部分ARDS患者,或仅在机械通气的前24小时内的一个时间点内测量的结果与静态∆P之间的相关性。然而,后续的依从性可能会强烈影响对比的有效性,而仅基于基线特征的结果可能对指导具有不同临床环境中的机械通气没有什么相关性。
这与本研究形成了对比。本研究表明,早期和持续的∆P干预可以改善大量机械通气患者的生存率,包括ARDS患者。此研究结果适用于大多数机械通气患者,从而避免了应用综合征定义的挑战和识别ARDS的困难。
本研究的发现适用于自主呼吸的患者。在目前的临床实践中,大多数患者在机械通气过程中会有自主呼吸,这使得静态∆P的可靠测量具有挑战性。针对每日的动态∆P而不是静态∆P可能为克服这一问题提供了潜在的解决方案。本研究证明,限制动态∆P与急性呼吸衰竭患者死亡率的降低相关。
相比之下,对每日潮气量和PIP进行干预(无论∆P如何)并没有降低死亡率,这说明了在机械通气期间监测和控制∆P的重要性。在二次分析中显示,限制∆P的时间和持续时间的相关性与生理学概念非常一致,即肺的反复过度膨胀会促进VILI,并进一步加重先前存在的肺损伤。
理想情况下,本研究将依靠随机对照试验来确定是否应该限制机械通气患者的每日动态∆P。
限制ΔP的技术可行性已在ARDS患者的试点试验中得到证实。然而,与以往的ARDS患者的通气策略相比,限制ΔP对死亡率的影响几乎肯定比降低潮气量的通气策略更低。
一项RCT要检测2%(20% vs 18%)的差异,则入组需要超过12000例患者,才能达到80%~95%的可信度。所需的样本量将是迄今为止规模最大的机械通气RCT中纳入患者数量的10倍以上。
虽然本研究增加了在对照试验中限制动态∆P的通气策略的力度,但由于时间、成本和后勤方面的挑战,这样的RCT在可预见的未来将无法实施。然而,如果限制动态∆P可使呼吸机死亡率降低1.9%的话,这种简单的干预可在每53例急性呼吸衰竭患者中挽救1条生命。
局限性
研究结果可能会受到数据缺失或其他干扰因素的影响。
动态∆P的个体测量容易受到如气道阻力、胸壁顺应性特征和自主呼吸等因素的影响。在本研究的数据集中,大多数患者都存在自主呼吸,故难以可靠地测量静态∆P,这可能导致动态∆P低估了跨肺∆P。
气道阻力较高的患者如果平台压很低,可能耐受更高的峰压(例如尽管提示有较高动态∆P但患者预后良好)。这两个因素都可能使我们的预估影响偏向于零。
在几个敏感性分析中结果是可靠的,研究证明了需要大量的、不受控制的干扰因素来解释我们的发现。无论如何,研究结果应该在未来的临床试验中进一步研究。
除了常规的压力和容积限制通气策略外,持续限制每日静态或动态∆P的治疗策略,改善了机械通气患者的临床预后。对于所有需要机械通气和机械通气支持的患者,还应在控制潮气量和平台压外,进行早期和持续的限制静态和动态ΔP的干预。


