乌司他丁用于临床常见急危重症的专家共识
时间:2023-07-08 09:08:09 热度:37.1℃ 作者:网络
乌司他丁由健康人新鲜尿液提取,具有抑制多种蛋白水解酶、稳定溶酶体膜、保护血管内皮、改善微循环、减少细胞凋亡、调控炎症反应、调节免疫功能等作用,已被广泛用于治疗急性胰腺炎。
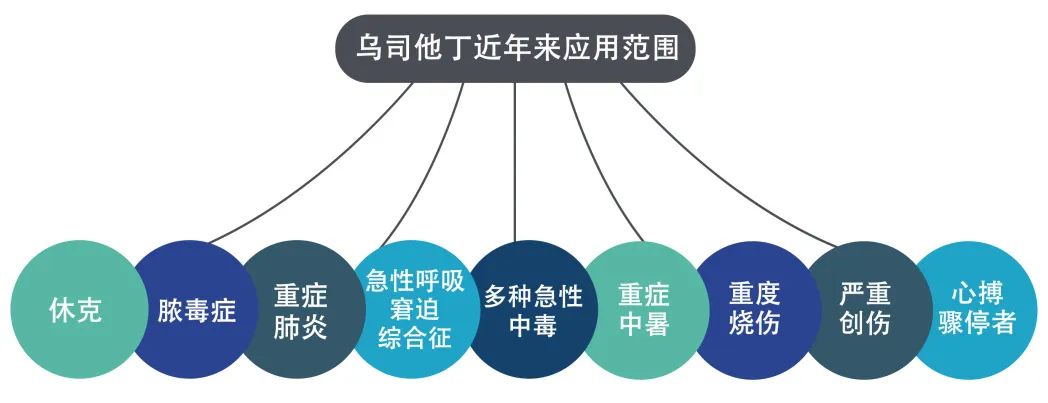
目前,虽然在不同专业学/协会制订的关于上述临床常见急危重症的诊治指南/专家共识中均推荐应用乌司他丁,但关于其适应证选择、规范应用、用法用量等方面的推荐意见仍存在不同观点,且缺乏针对该药临床合理应用的整体推荐意见。因此,《乌司他丁用于临床常见急危重症的专家共识》专家组组织、制订了《乌司他丁用于临床常见急危重症的专家共识》(以下简称本专家共识),以期为临床合理应用乌司他丁治疗常见急危重症提供参考。
01 本专家共识制定方法
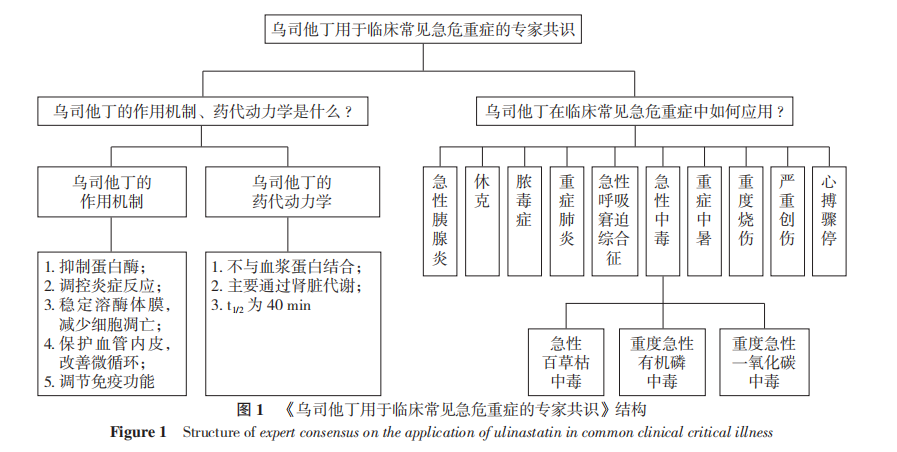
本专家共识采用共识会议法制定,具体如下:由《中华急诊医学杂志》编辑部组织国内急诊医学、重症医学、临床药学等多个领域的专家组成《乌司他丁用于临床常见急危重症的专家共识》专家组,从临床常见急危重症中确定病种,随后围绕乌司他丁在该病中的临床应用这一关键问题,结合国内外相关研究进展、指南、专家共识等,通过3次线上讨论会及多轮函审等方式反复讨论、修改,最终定稿。定稿后,《乌司他丁用于临床常见急危重症的专家共识》专家组成员采用Likert scale法对所有推荐意见的推荐强度进行在线投票,1分为强烈不推荐,2分为不推荐,3分为考虑推荐,4分为推荐,5分为强烈推荐,以投票专家评分的平均值作为最终评分。本专家共识结构见图1。
本专家共识文献检索策略:检索数据库包括PubMed、Medline、Embase、Cochrance Library、万方数据知识服务平台、中国知网等;检索时限为建库至2022-12-31。
02 乌司他丁的作用机制和药代动力学是什么?
1.乌司他丁的作用机制
乌司他丁是一种尿胰蛋白酶抑制剂,也是人体天然存在的丝氨酸蛋白酶抑制剂,由两个串联的Kunitz结构域组成基本骨架,而该结构域具有广谱抑酶作用。乌司他丁的作用机制主要包括以下5个方面:
抑制蛋白酶:
乌司他丁的Kunitz结构域可通过与水解蛋白酶、胰蛋白酶、弹性蛋白酶、α-糜蛋白酶、透明质酸酶、纤溶酶、髓过氧化物酶等多种蛋白酶的丝氨酸结构结合而拮抗后者的活性,进而减轻由上述蛋白酶在炎症反应中导致的组织、器官损伤。
调控炎症反应:
乌司他丁可通过抑制Toll样受体4(Toll-like receptor 4,TLR4)/核因子-κB(nuclear factor kappa-B,NF-κB)信号通路活化而下调促炎细胞因子如肿瘤坏死因子α(tumour necrosis factor-α,TNF-α)和白介素(interleukin,IL)-6表达水平,上调抗炎细胞因子IL-10、IL-13表达水平,进而阻断炎症反应的级联放大,抑制过度炎症反应。炎症反应发生时,内源性乌司他丁可被快速消耗。
稳定溶酶体膜,减少细胞凋亡:
乌司他丁不仅可稳定溶酶体膜,发挥细胞保护作用,还可通过下调凋亡蛋白酶Caspase-3表达水平、降低促凋亡蛋白Bcl-2相关X蛋白(BCL-2-associated X protein,Bax)与B淋巴细胞瘤2(B-cell lymphoma-2,Bcl-2)蛋白的比值而抑制细胞凋亡并改善组织病理状态。
保护血管内皮,改善微循环:
乌司他丁不仅可通过上调蛋白激酶B、内皮型一氧化氮合酶的表达而提高一氧化氮浓度及循环内皮祖细胞成血管能力,还可通过修正内在凋亡信号、抑制氧化损伤及炎症损伤所致血管内皮细胞损伤而改善血管通透性及微循环。
调节免疫功能:
乌司他丁不仅可抑制淋巴细胞凋亡,还可通过调节淋巴细胞亚群比例而发挥免疫调节作用。
2.乌司他丁的药代动力学
血液中的乌司他丁不与血浆蛋白结合,主要通过肾脏代谢和排泄。健康男性静脉注射乌司他丁后3h内血药浓度会直线下降,清除t1/2为40min;约24%的乌司他丁在静脉注射后6h通过尿液排泄。
03 乌司他丁在临床常见急危重症中如何应用?
1.在急性胰腺炎中如何应用乌司他丁?
推荐意见1:针对急性胰腺炎尤其是重症急性胰腺炎患者,建议在标准治疗的基础上早期(患病1周以内)应用乌司他丁(推荐强度评分:4.5分)。
推荐剂量:10万~20万U/次,1~3次/d,静脉滴注/静脉推注;可根据病情严重程度适当调整剂量。
胰酶异常激活导致胰腺损伤及炎性因子瀑布样释放、炎症反应级联放大、炎症反应平衡失控导致其他器官损伤甚至多器官功能不全是急性胰腺炎发生、发展及进展为重症急性胰腺炎(severe acute pancreatitis,SAP)的重要机制。乌司他丁能广泛抑制与急性胰腺炎进展有关的胰酶的释放和活性,减少急性胰腺炎并发症的发生。我国多个急性胰腺炎诊治指南/专家共识均推荐早期、足量应用乌司他丁,针对SAP患者可给予乌司他丁20万U/次、3次/d静脉滴注;如伴有严重炎症反应,可适当增加乌司他丁剂量。
HE等通过对130例SAP患者进行回顾性分析发现,在标准治疗的基础上应用乌司他丁可改善SAP患者临床预后,但其疗效因剂量而异:接受乌司他丁40万U/d治疗者腹痛缓解时间短于接受乌司他丁20万U/d治疗者,接受乌司他丁60万U/d治疗者急性生理学及慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分低于接受乌司他丁20万U/d治疗者。ABRAHAM等通过一项包含15个中心的多中心随机对照试验(RCT)(n=129)发现,在针对病因治疗及常规治疗的基础上应用乌司他丁(20万U/次,1次/12 h,治疗5 d)可降低SAP患者新发器官功能障碍发生率(观察组、安慰剂组新发器官功能障碍发生率分别为34.3%、90.6%)和22 d全因死亡率(观察组、安慰剂组22 d全因死亡率分别为2.8%、18.7%),LAGOO等亦通过回顾性研究证实了该结果。马勇等进行的一项包含33个RCT的Meta分析(n=1786)结果显示,乌司他丁可有效降低SAP患者病死率。
2.乌司他丁应用于休克的时机及剂量是什么?
推荐意见2:针对休克患者,建议早期应用乌司他丁(推荐强度评分:4.1分)。
推荐剂量:10万U/次,1~3次/d,静脉滴注/静脉推注;可根据年龄、症状适当增减剂量。
休克发生时,有效循环血容量降低,组织微循环灌注急剧减少,进而导致重要器官功能障碍、代谢紊乱和结构破坏。在上述急性全身性病理过程中,炎性细胞激活、炎性及多种体液因子过度释放及其所致"瀑布效应"可进一步加剧全身多器官损伤。由于过度炎症反应在器官功能障碍的发生、发展甚至进展为全身多器官功能衰竭(multiple organ failure,MOF)的过程中具有关键作用,因此尽早开始抗炎治疗、阻断炎症级联反应对改善休克患者多器官损伤尤为重要。
PARK等通过一项RCT发现,在针对病因治疗及常规治疗的基础上应用乌司他丁(10万U/次,1次/8 h,治疗7 d)可有效降低创伤失血性休克患者治疗48h后中性粒细胞弹性蛋白酶(neutrophil elastase,NE)水平,而NE可导致组织损伤及TNF-α等促炎因子激活。何健强等通过一项关于失血性休克的Meta分析(包含7个临床研究)和一项关于低血容量性休克的Meta分析(包含13个临床研究)发现,早期使用乌司他丁(术前:10~30万U/次或1万U/kg;术后2~7d:10~30万U/次,2~3次/d,部分研究术后未继续使用乌司他丁)可有效降低患者IL-6、IL-8等促炎因子水平并改善患者肝肾功能;王东等进一步证实了该结论。赵品等通过对128例创伤性休克患者进行回顾性分析发现,乌司他丁(30万U/次,3次/d,治疗7d)可减轻轻、中度创伤性休克患者凝血功能紊乱。
付婧等研究(n=40)发现,在抗感染、液体复苏等常规治疗的基础上应用乌司他丁(10万U/次,1次/8h,治疗5d)可有效降低感染性休克患者TNF-α、IL-6、丙二醛(malondialdehyde,MDA)水平,提高超氧化物歧化酶(superoxide dismutase,SOD)水平。DONG等进行的一项回顾性队列研究(n=182)发现,在限制性液体复苏等治疗的基础上应用乌司他丁(20万U/次,1次/d,治疗7d)可有效降低脓毒性休克患者治疗7d后血乳酸水平、血管外肺水指数、肺血管通透性指数、APACHE Ⅱ评分、序贯性器官功能衰竭评分,减轻患者炎症反应,提高患者体循环阻力指数、心排量、左心室射血分数、每搏量,进而改善患者血管通透性、心功能、血流动力学状态,减轻肺水肿。
3.乌司他丁在脓毒症中如何应用?
推荐意见3:针对脓毒症患者,建议在常规治疗的基础上应用乌司他丁(推荐强度评分:4.3分)。
推荐剂量:10~30万U/次,3次/d,静脉滴注/静脉推注。
感染可诱发炎症反应级联放大及促炎/抗炎反应平衡失调,进而导致器官损伤甚至功能不全,引发或加重脓毒症。动物实验表明,乌司他丁可降低脓毒症动物模型IL-6、TNF-α等促炎因子水平,提高IL-10、IL-13等抗炎因子水平,并可通过拮抗多种蛋白酶活性而调节炎症反应及氧化应激,进而保护脏器功能、减轻器官损伤。此外,乌司他丁还可通过保护肠道屏障的完整性减轻脓毒症诱导的肠道损伤,通过减少肝脏组织炎性细胞浸润而抑制脓毒症诱导的肝损伤,通过改善肺毛细血管通透性而减轻肺损伤,通过抑制肾细胞自噬、维持血管内皮钙黏蛋白表达、改善肾微循环灌注而保护肾功能,通过抑制心肌细胞自噬而改善脓毒症诱导的心脏功能障碍。我国多个关于脓毒症诊治的专家共识也指出,乌司他丁(20万U/次,1次/8h,静脉滴注)不仅有助于改善脓毒症患者组织灌注及微循环,还可减轻炎症反应所致器官损伤,进而延缓病情进展。
MENG等进行的一项回顾性研究(n=130)发现,在抗感染等基础上应用乌司他丁(20万U/次,3次/d;治疗3d后改为10万U/次,3次/d,治疗3d)可提高严重脓毒症患者治疗7 d后CD3+、CD4+细胞数及CD4+/CD8+细胞比值、APACHE Ⅱ评分、MOF评分、格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)评分,且恶心、呕吐、腹泻、便秘及皮疹等不良反应发生率与对照组相比无统计学差异。WANG等进行的一项包含13个RCT和2个前瞻性研究的Meta分析(n=1358)结果显示,乌司他丁(10~30万U/次,1次/8~12 h,治疗5~8 d或0.5万U/kg,1次/12h,治疗5d或100万U/次,1次/d)可有效降低脓毒症和脓毒性休克患者血清IL-6及TNF-α水平、APACHE Ⅱ评分、多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)发生率〔OR=0.30,95%CI(0.18,0.49),P<0.001〕、全因死亡率〔OR=0.48,95%CI(0.35,0.66),P<0.001〕,提高患者血清IL-10水平,且未发生明显药物不良反应。KARNAD等通过一项包含7个中心的多中心RCT(n=114)发现,乌司他丁(20万U/次,1次/12 h,治疗5d)可降低严重脓毒症患者新发器官衰竭发生率(观察组、安慰剂组新发器官衰竭发生率分别为18.18%、44.07%)、28d全因死亡率(观察组、安慰剂组28d全因死亡率分别为7.3%、20.3%),增加患者无呼吸机天数,缩短患者住院时间,并证实应用乌司他丁是严重脓毒症患者28d全因死亡的独立保护因素〔OR=0.26,95%CI(0.07,0.95),P=0.042〕。XU等通过一项回顾性研究发现,乌司他丁〔20万U/次(标准化后),3次/d(治疗时间不详)〕可有效降低严重脓毒症患者28d死亡率。
4.重症肺炎患者如何应用乌司他丁?
推荐意见4:针对重症肺炎患者,建议在常规治疗的基础上应用乌司他丁(推荐强度评分:3.8分)。
推荐剂量:20万U/次,2~3次/d,静脉滴注/静脉推注。
重症肺炎患者多存在免疫系统功能紊乱,而细菌内毒素可进一步促进炎性递质释放并经级联反应诱发系统性炎症反应综合征(systemic inflammatory response syndrome,SIRS),继而导致病情加剧。动物实验表明,乌司他丁可有效降低气道内滴注肺炎克雷伯菌菌液诱导的重症肺炎大鼠血清IL-6、IL-8水平,提高大鼠血清IL-10水平,提示乌司他丁对重症肺炎大鼠炎症反应具有调控作用。
ZHANG等通过对97例老年重症肺炎患者进行研究发现,在抗感染及呼吸支持等治疗的基础上应用乌司他丁(25万U/次,2次/d,治疗14d)可降低患者治疗14d后IL-1β、IL-6、TNF-α、超敏C反应蛋白水平,改善患者血气分析指标及肺功能指标如一秒用力呼气容积、用力肺活量及"一秒率"。高莹等通过对150例重症肺炎患者进行回顾性研究发现,乌司他丁(20万U/次,2次/d,治疗7d)不仅可减轻患者治疗7d后炎症反应,还可降低肺表面活性蛋白(surfactant protein,SP)-A、SP-B、SP-C、SP-D水平,继而改善肺功能指标如峰值呼气流量、最大呼气中段流量、最大呼气压、最大吸气压等。佘志远等通过对15个RCT进行Meta分析(n=1373)发现,联合使用乌司他丁(20万U/次,2~3次/d,治疗7~10d)能有效提高重症肺炎患者氧合指数并缩短患者平均住院时间。
5.ARDS是否可以应用乌司他丁?时机和剂量是什么?
推荐意见5:针对ARDS患者,在常规治疗的基础上,可考虑应用乌司他丁(推荐强度评分:3.8分)。
推荐剂量:20万U/次,3次/d,静脉滴注/静脉推注;可根据年龄、症状适当增减剂量。
急性胰腺炎、休克、肺部或全身严重感染、中毒、烧伤、严重创伤、大手术等患者均会出现过度且持续的炎症反应甚至导致肺泡上皮细胞及肺微血管内皮细胞损伤、血管通透性升高,进而引发ARDS。动物实验表明,乌司他丁可减轻二次打击(吸烟和耐甲氧西林金黄色葡萄球菌诱导的)ARDS猪模型炎症反应,改善其跨膜液体交换,进而改善肺泡毛细血管通透性,抑制肺水肿,改善血流动力学和气体交换,且对乌司他丁具有剂量依赖性。
ZHANG等进行的一项关于国内应用乌司他丁治疗ARDS疗效的Meta分析(包含33个RCT,n=2 344)结果显示,在呼吸支持等常规治疗的基础上应用乌司他丁(最低3万U/次,4次/d,最高200万U/次,2次/d,治疗3~12 d)不仅可有效降低患者血清炎性因子TNF-α、IL-1β、IL-6、IL-8水平,还可有效降低患者呼吸频率、呼吸机相关肺炎发生率〔RR=0.50,95%CI(0.36,0.69),P<0.001〕、病死率〔RR=0.51,95%CI(0.43,0.61),P<0.001〕,增加氧合指数,缩短机械通气时间、ICU住院时间及总住院时间。LENG等进行的一项关于乌司他丁治疗急性肺损伤(acute lung injury,ALI)/ARDS疗效的Meta分析(包含29个RCT,n=1 726)结果显示,乌司他丁(最低5万U/次,1次/d,最高60万U/次,4次/d,治疗2~10 d)可有效改善患者氧合状况,降低患者ICU死亡率〔RR=0.48,95%CI(0.38,0.59),P<0.001〕,缩短患者ICU住院时间。李文放等进行的一项随机双盲试验(n=56)发现,静脉推注乌司他丁(总量60万U/d)相较静脉推注甲泼尼龙(120 mg/d)不仅可有效改善ARDS患者治疗7d后氧合指标与血流动力学,而且可降低患者病死率(28.57%与42.86%)、缩短患者平均住院时间,避免应激性溃疡、高血糖等并发症的发生。
6.急性中毒时应用乌司他丁的研究有哪些?如何应用乌司他丁?
6.1 急性百草枯中毒
推荐意见6:针对急性百草枯中毒患者,在常规治疗的基础上,可考虑尽早联合应用乌司他丁(推荐强度评分:3.6分)。
推荐剂量:20万~30万U/次,2次/d,静脉滴注/静脉推注。
由于急性百草枯中毒致死率高、患者预后差,因此自2020年起我国已全面禁止销售、使用百草枯,但临床上仍偶有急性百草枯中毒病例。急性百草枯中毒导致器官损伤的主要分子机制包括氧化还原循环、细胞内氧化应激、促炎/抗炎反应失衡所致细胞损伤、凋亡、自噬等。细胞及动物实验表明,乌司他丁可通过减少氧化应激而减轻急性百草枯中毒所致Ⅱ型肺泡上皮细胞损伤,提高细胞存活率;同时,乌司他丁也可减少急性百草枯中毒所致肾细胞凋亡。
雒番阳等通过对158例急性百草枯中毒患者进行回顾性研究发现,在常规治疗及血液灌流的基础上应用乌司他丁(30万U/次,1次/d或20万U/次,2次/d,治疗7d)可延长患者存活时间,而应用较高剂量的乌司他丁(30万U/次,2次/d,治疗7 d)还可有效降低患者28 d内ARDS、肺纤维化、MODS发生率及28 d死亡率(观察组、对照组28 d死亡率分别为24.2%、41.4%)。刘宏宇等通过对392例急性百草枯中毒患者进行回顾性研究并通过倾向性评分进行匹配(n=124)发现,乌司他丁(20万U/次,2次/d,治疗7d)可有效降低患者治疗7 d后TNF-α、IL-6及纤维化指标如Ⅳ型胶原、细胞间黏附分子1、基质金属蛋白酶9水平,提高患者治疗7 d后SOD水平,降低肺纤维化、肝肾功能损伤发生率及病死率(观察组、常规治疗组病死率分别为38.70%、56.45%)。冯筑生等对7个病例对照研究进行Meta分析(n=400)发现,乌司他丁(20万~30万U/次,2次/d,治疗3~10 d)可有效降低急性百草枯中毒患者病死率〔OR=0.48,95%CI(0.32,0.71),P<0.001〕及肺纤维化发生率〔OR=0.44,95%CI(0.21,0.90),P=0.02〕。
6.2 重度急性有机磷中毒(AOPP)
推荐意见7:针对重度AOPP患者,在常规治疗的基础上,可考虑尽早联合应用乌司他丁(推荐强度评分:3.6分)。
推荐剂量:10~40万U/次,3次/d,静脉滴注/静脉推注。
除有机磷本身的神经毒性和对乙酰胆碱酯酶活性的抑制作用外,AOPP所致炎症反应及氧化应激损伤也在其诱导的神经毒性作用中发挥着重要作用,而由于胰腺α细胞、内皮细胞、淋巴细胞等非神经细胞也可表达胆碱能成分,因此这些细胞也是AOPP的靶细胞。
研究表明,在常规治疗及血液净化等基础上应用乌司他丁(20万U/次,2次/d,治疗7~10d或20万U/次,3次/d,治疗5d)可有效降低AOPP患者TNF-α、IL-6等炎性因子水平,进而减轻AOPP所致脏器损伤。景慧等研究(n=60)、刘雅东等研究(n=69)均证实,在常规治疗及血液灌流的基础上应用乌司他丁(10万U/次,2或3次/d,治疗7 d)不仅可提高重度AOPP患者治疗第7天胆碱酯酶活性并加快胆碱酯酶恢复速度,而且可降低并发症发生率。苏进强等进行的一项前瞻性非RCT(n=72)证实,乌司他丁(40万U/次,3次/d,治疗7d)联合血液灌流、血液透析治疗AOPP未发生药物相关不良反应。徐鑫等研究(n=48)发现,乌司他丁(40万U/次,3次/d,治疗7d)不仅可有效降低重度AOPP患者心肌损伤指标(包括心肌肌钙蛋白T、肌酸激酶同工酶及乳酸脱氢酶)及肝功能指标(包括天冬氨酸氨基转移酶、丙氨酸氨基转移酶及γ-谷氨酰转移酶),而且可有效降低肺泡-动脉氧分压差及肺损伤相关指标如SP-A、SP-B水平,提高最大吸气压。
6.3 重度急性一氧化碳中毒(ACOP)
推荐意见8:针对重度ACOP患者,在常规治疗的基础上,可考虑尽早联合应用乌司他丁(推荐强度评分:3.4分)。
推荐剂量:10~30万U/次,3次/d,静脉滴注/静脉推注。
ACOP患者体内一氧化碳除可与血红蛋白竞争性结合导致组织氧供障碍外,还可与心肌肌红蛋白结合导致心脏功能障碍;同时,一氧化碳与线粒体中细胞色素C氧化酶结合不仅可导致细胞能量代谢障碍,还可导致氧化应激损伤及炎症级联反应,进而诱发或加重心脏和神经损伤。此外,过量一氧化碳还可导致血小板活化并释放髓过氧化物酶(myeloperoxidase,MPO),进而引发氧化损伤及炎症反应级联放大。
李湘民研究(n=26)发现,乌司他丁(30万U/次,3次/d,治疗5d)可有效抑制ACOP患者TNF-α、IL-6水平升高趋势。杨俊礼等进行的一项前瞻性研究(n=96)发现,对于合并心脏损伤、应用有创机械通气但因多种原因无法接受高压氧治疗的重度ACOP患者,在常规治疗、对症治疗及间断纯氧吸入的基础上应用乌司他丁(10万U/次,1次/8h,治疗7d)可有效缩短患者昏迷时间并改善患者治疗7d后左心室射血分数、左心室舒张末期内径、左心室短轴缩短率等心功能指标及肌酸激酶同工酶水平。王璞等研究(n=123)发现,乌司他丁(10万U/次,1次/8h,治疗14d)可有效降低ACOP患者治疗14d后心电图异常发生率(观察组、对照组治疗14d后心电图异常发生率分别为4.84%、11.48%)及死亡率(观察组、对照组死亡率分别为1.61%、6.56%)。
7.重症中暑是否可以应用乌司他丁?应用时机及剂量是什么?
推荐意见9:针对重症中暑患者,在常规治疗的基础上,可考虑尽早联合应用乌司他丁(推荐强度评分:3.8分)。
推荐剂量:10万~20万U/次,2~3次/d,静脉滴注/静脉推注。
在重症中暑的发生、发展过程中,炎性因子如IL-1β、IL-6、IL-10等所参与的SIRS对于MODS的发生及受损组织的功能恢复均具有重要影响。动物实验表明,乌司他丁可有效减轻重症中暑横纹肌溶解大鼠模型炎性因子释放水平,并改善其肾脏功能;可有效减轻重症中暑小鼠模型肠黏膜屏障功能损伤,而肠黏膜屏障功能与中暑并发SIRS有关。此外,乌司他丁还可有效减轻重症中暑小鼠模型下丘脑神经元凋亡,进而提高其耐热性。
李冰等研究(n=90)发现,在常规治疗及血液净化的基础上应用乌司他丁(20万U/次,1次/12 h,治疗5d)可通过减少中暑患者外周血、肺泡灌洗液中缺氧诱导因子1α、巨噬细胞移动抑制因子表达水平而发挥肺保护作用,并减轻中暑所致急性肺损伤严重程度。陈怿等通过对90例重症中暑并接受机械通气治疗的患者进行前瞻性RCT发现,乌司他丁(20万U/次,2次/d,治疗5d)可有效降低患者治疗第3、5天肺泡灌洗液、肺泡巨噬细胞培养上清液中IL-6、TNF-α水平,改善患者氧合指数并降低Murray急性肺损伤评分,缩短患者机械通气时间、ICU住院时间。叶珏明等研究(n=48)也发现,乌司他丁(10万U/次,1次/8 h,治疗6d)可有效减轻中暑伴MOF患者治疗第7天血清IL-6、TNF-α水平。童华生等研究(n=50)发现,乌司他丁(20万U/次,2次/d,治疗4d后改为10万U/次,2次/d,治疗6d)不仅可有效降低重症中暑患者外周血循环内皮细胞数量,还可有效降低患者血清血管假性血友病因子和血栓调节蛋白水平,进而改善患者血管内皮功能。韩魁等研究(n=88)证实,乌司他丁(10万U/次,1次/8 h,治疗7d)联合连续性血液净化(continuous blood purification,CBP)可有效减轻热射病患者血管内皮损伤。LU等研究(n=40)证实,在常规治疗的基础上采用乌司他丁(10万U/次,3次/d,治疗7d)联合CBP可有效改善热射病患者MODS恢复效果、生存情况并降低患者病死率。
8.对于重度烧伤患者,乌司他丁的应用时机及剂量是什么?
推荐意见10:针对重度烧伤患者,在常规治疗的基础上,可考虑尽早联合应用乌司他丁(推荐强度评分:3.8分)。
推荐剂量:10~60万U/次,2~4次/d,静脉滴注/静脉推注;可根据年龄、症状适当调整剂量。
烧伤患者常伴有皮肤和软组织热损伤、炎性递质及脂质过氧化活性氧大量释放,一方面可导致微血管通透性增加并造成血管内液体外渗、组织灌注不足,另一方面过度激活的炎症反应也可直接导致脏器损伤。休克、MOF、脓毒症是导致烧伤患者死亡的常见原因。动物实验表明,乌司他丁可有效减轻猪烧伤模型脂质过氧化损伤并减少复苏液体量;可通过抑制全身及心肌炎症反应和氧化应激而减轻严重烧伤大鼠心肌损伤;可通过抑制全身及肺组织炎症反应、抑制肺组织NE及MPO释放而改善肺微血管通透性,进而改善严重烧伤大鼠氧合状况并减轻肺水肿;可有效降低严重烧伤大鼠全身炎症反应程度及MPO水平,并改善心、肺、肾、小肠血管通透性及含水量。《烧伤医学》建议将乌司他丁用于减轻烧伤患者炎症反应,针对重度烧伤患者给予乌司他丁(60万U/次,4次/d)治疗。
HUANG等进行的一项开放性、前瞻性研究(n=34)发现,乌司他丁(10万U/次,3次/d,治疗7d)可有效改善重度烧伤患者心肌肌钙蛋白I、肌酸激酶同工酶水平。石龙杰等研究(n=60)证实,乌司他丁(10万U/次或40万U/次,3次/d,治疗12d)可有效降低重度烧伤患者血清TNF-α水平和SIRS发生率,提高患者血清IL-10水平,减轻患者肝、肾功能损伤,且应用高剂量乌司他丁的疗效优于低剂量乌司他丁。李俊聪等研究(n=40)发现,乌司他丁(80万U/次,2次/d,治疗7d)不仅可有效下调重度烧伤患者CD4+ CD25+调节性T细胞比例并改善细胞功能、免疫抑制状态,还可有效促进CD14+单核细胞人类白细胞抗原表达的恢复,进而促进免疫功能恢复,调控免疫功能紊乱。郑伟基[91]研究(n=330)发现,乌司他丁(10万U/次或20万U/次,1次/8h,治疗7d)可有效降低烧伤患者创面脓毒症发生率(低剂量组、高剂量组、对照组创面脓毒症发生率分别为9.09%、5.45%、15.45%),缩短创面愈合时间及总住院时间,且应用高剂量乌司他丁的疗效优于低剂量乌司他丁。ABHYANKAR等[92]进行的一项回顾性研究(n=97)证实,针对烧伤面积达41%~80%的急性重度烧伤患者,在常规治疗的基础上应用乌司他丁(10万U/次,1次/8~12h,平均治疗8.8d)治疗者病死率(50.00%)显著低于对照组(77.27%)。
9.严重创伤是否可以应用乌司他丁?
推荐意见11:针对严重创伤患者,在常规治疗的基础上,可考虑尽早联合应用乌司他丁(推荐强度评分:3.6分)。
推荐剂量:10~30万U/次,2~3次/d,静脉滴注/静脉推注。
严重创伤患者会出现免疫功能抑制及与之相矛盾的促炎反应,而随着病情进展,患者全身及器官特异性炎症反应加剧并导致免疫功能与炎症反应平衡失调,进而导致其他器官损伤、MODS甚至死亡。有研究表明,乌司他丁可有效改善严重创伤患者免疫功能抑制状态,并具有调控炎症反应的作用。动物实验表明,乌司他丁可有效减轻严重创伤大鼠模型脑组织IL-1β、IL-6、TNF-α、NF-κB水平及氧化应激损伤,减少海马细胞凋亡,进而改善创伤性脑损伤后脑组织水肿及神经功能;可有效降低肺挫伤大鼠模型肺泡灌洗液中性粒细胞计数、TNF-α水平,进而减轻急性肺损伤相关炎症反应、氧化应激。
刘涵等研究(n=40)发现,早期应用乌司他丁(10万U/次,3次/d,治疗7d)可有效提高严重多发伤患者CD3+、CD4+细胞数及CD4+/CD8+细胞比值,进而促进T细胞亚群恢复;可有效降低患者IL-6、TNF-α水平,进而抑制炎症反应;可有效缩短患者ICU住院时间和总住院时间,降低并发症发生率(观察组、对照组并发症发生率分别为10%、40%)。也有研究表明,乌司他丁(40万U/次,2次/d,治疗7d)可有效改善创伤性凝血病患者凝血功能,降低患者MODS发生率、30d死亡率。DU等研究(n=87)发现,乌司他丁(20万U/次,2次/d,治疗7d)可有效降低重型颅脑损伤患者治疗7d后血浆C反应蛋白、IL-6、内皮素水平及消化道出血发生率(观察组、对照组消化道出血发生率分别为24.39%、45.65%),提高患者治疗7d后SOD水平。HUI等进行的一项RCT(n=92)发现,乌司他丁(20万U/次,2次/d,治疗7d)可有效提高重型颅脑损伤患者颈静脉血氧饱和度、脑氧摄取率,降低患者颈内静脉血乳酸盐含量、动静脉氧饱和差、30d胃肠道出血发生率(观察组、对照组胃肠道出血发生率分别为23.91%、43.48%)、30d死亡率(观察组、对照组死亡率分别为17.39%、32.61%),进而改善患者脑氧代谢。段小丽等通过对7个RCT进行Meta分析(n=395)发现,乌司他丁(10~30万U/次,1~2次/d,治疗5~7 d)可有效改善创伤后ALI患者氧分压、氧合指数及呼吸功能,降低ARDS发生率〔OR=0.34,95%CI(0.20,0.60),P<0.05〕和病死率〔OR=0.31,95%CI(0.15,0.65),P<0.05〕。
10.心搏骤停可以应用乌司他丁吗?应用时机及剂量是什么?
推荐意见12:针对心搏骤停患者,建议在自主循环恢复后,在常规治疗基础上尽早应用乌司他丁(推荐强度评分:3.5分)。
推荐剂量:20万U/次,2次/d,静脉推注;可根据年龄、症状适当调整剂量。
心搏骤停时组织缺血缺氧及自主循环恢复(return of spontaneous circulation,ROSC)后再灌注损伤、免疫反应紊乱、炎症反应、氧化应激损伤等均可导致微循环损伤和器官组织损伤,进而导致器官功能受损,其中脑功能损伤及心脏功能障碍尤为常见,会严重影响患者生存质量。HAYAKAWA等通过对36例院外心搏骤停后ROSC患者进行前瞻性研究发现,其NE水平与心搏骤停持续时间呈正比,但可水解NE的内源性尿胰蛋白酶抑制剂却合成不足,因此尿胰蛋白酶抑制剂缺乏可能与心搏骤停患者复苏后综合征的发生有关。
动物实验表明,在ROSC后应用乌司他丁可有效降低心室颤动大鼠模型血清TNF-α、IL-6水平及大脑皮质MPO、MDA水平,并可保护存活神经元、抑制神经元凋亡,进而改善神经功能;可有效改善窒息法心搏骤停大鼠模型左心室射血分数、左心室短轴缩短率、心室舒张早期与舒张末期血流速度比值(E/A比值)等,进而改善心功能;可有效降低创伤性心搏骤停猪模型血清IL-6、TNF-α水平,减少心、脑、肾、肠组织细胞凋亡,继而减轻ROSC后多器官损伤。
黄渊旭等研究(n=131)证实,在心肺复苏、高级生命支持及常规治疗的基础上应用乌司他丁(20万U/次,1次/12h,累计8次)可有效降低治疗24 h后仍幸存患者血清TNF-α、IL-6水平并改善心肌酶、肝肾功能指标,降低SIRS发生率及病死率,且上述方法应用效果均优于ROSC后再使用乌司他丁(20万U/次,1次/12h,累计9次)。马静等研究(n=42)发现,ROSC后在常规治疗的基础上即刻给予乌司他丁(20万U/次,2次/d,治疗7d)可有效改善10 min内ROSC的老年心搏骤停患者治疗7d后GCS评分。卢俊英等进行的一项回顾性研究(n=40)发现,在ROSC后即应用乌司他丁(20万U/次,1次/12 h,治疗3d)可有效改善ROSC时间超过10 min的心搏骤停患者ROSC后72h内心肌酶、肝功能指标,并可降低患者血乳酸水平,但对ROSC后72hMODS发生率、最终存活率无明显改善作用。胡金伦等研究(n=81)发现,ROSC后即刻给予乌司他丁(50万U/次,1次/12h)虽可改善ROSC时间超过10min并发MODS患者ROSC后72h心肌酶、肝肾功能指标,降低血乳酸水平,减轻MODS严重程度,但未能改善ROSC后28d脑功能评分或降低死亡率。张汝新等研究(n=58)发现,ROSC后即给予乌司他丁可有效降低ROSC后存活时间超过72h的心搏骤停患者治疗72h后TNF-α、IL-6水平及28d内MODS发生率、28 d死亡率,促进IL-4、IL-10水平恢复,且高剂量乌司他丁(40万U/次,2次/d)的疗效优于低剂量乌司他丁(20万U/次,2次/d)。
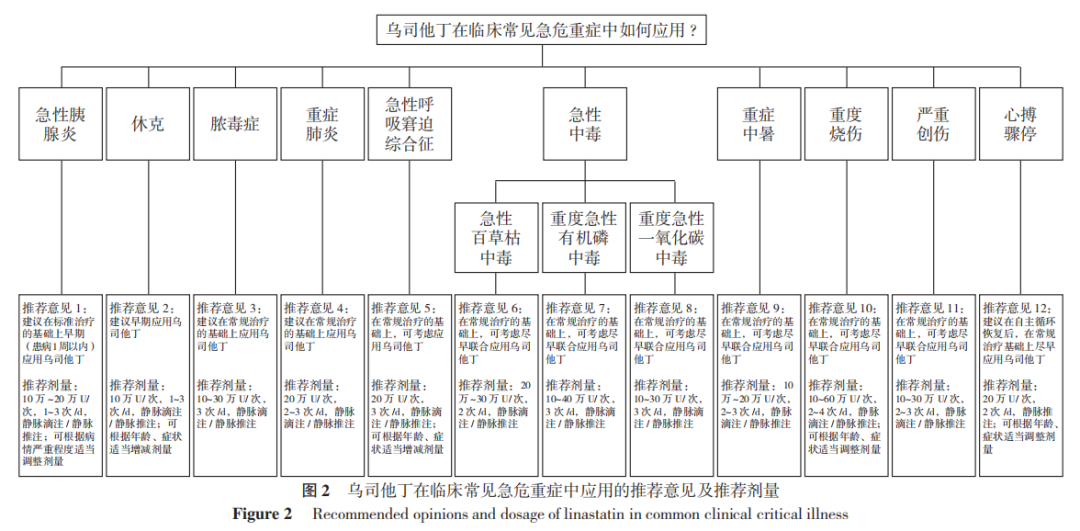
乌司他丁在临床常见急危重症中应用的推荐意见及推荐剂量见图2。
04 乌司他丁的安全性和常见不良反应
有研究发现,大剂量应用乌司他丁可能导致腹泻,但受试者均可耐受且可自行缓解。CHEN等进行的乌司他丁耐受性试验发现,42例患者中仅8例次出现短暂、轻微的不良反应(包括头晕、注射部位疼痛、白细胞计数减少等),未出现严重不良事件或退出事件。此外,临床实践中还发现应用乌司他丁患者偶可见白细胞计数减少、嗜酸粒细胞增多、肝功能异常(包括天冬氨酸氨基转移酶、丙氨酸氨基转移酶升高等)、过敏症状,出现恶心、呕吐、腹泻等;注射部位偶见疼痛、红、瘙痒、皮疹等。对于应用乌司他丁的患者,如发生过敏性休克、白细胞计数明显降低,则应判定为重大不良反应,建议及时终止给药并进行积极对症处理。
05 小结与展望
由于乌司他丁可抑制多种蛋白酶活性、调控炎症反应,因此其可以作为急性胰腺炎、休克、脓毒症、重症肺炎、ARDS、多种急性中毒、重症中暑、重度烧伤、严重创伤及心搏骤停等多种临床常见急危重症的治疗药物。然而,乌司他丁在上述病症中的具体作用是基于其单药作用还是与其他治疗协同所致尚不明确,仍有待进一步深入研究。此外,针对乌司他丁在各类急危重症中的作用机制及不同剂量乌司他丁的应用效果,也有必要开展多中心、前瞻性RCT以明确其在不同病症、病症不同阶段的合理用药方案及其有效性和安全性。
本文来源:
《乌司他丁用于临床常见急危重症的专家共识》专家组.乌司他丁用于临床常见急危重症的专家共识[J].中国全科医学,2023,26(26):3207-3219.


