肠易激综合征的病因、分型和治疗
时间:2024-08-01 18:03:38 热度:37.1℃ 作者:网络
概述
肠易激综合征( IBS)是一种以慢性或者反复发作的腹痛伴排便习惯改变为特征的功能性肠病,并缺乏形态学和生化标志的异常是一个缺乏器质性改变的临床综合征,其胃肠道症状常表现为腹痛,肠道习惯改变如腹泻或便秘、腹胀或肠道紧迫感。
分型
根据患者大便的形状将IBS分为4型:
①便秘型IBS(IBS-C),硬便或块状便占大便量≥25%,稀便(糊状便)或水样便占大便量<25%;
②腹泻型IBS(IBSD),稀便(糊状便)或水样便占大便量≥25%,硬便或块状便占大便量<25%;
③混合型IBS(IBS-M),稀便(糊状便)或水样便占大便量≥25%,硬便或块状便占大便量≥25%;
④未定型IBS(IBS-U),粪便的性状不符合上述IBSC、DM之中的任一标准。
根据Bristol分级:
1级,分散的硬块,似坚果;
2级,腊肠状,但成块;
3级,腊肠状,但表面有裂缝;
4级,似腊肠或蛇,光滑柔软;
5级,软团,边缘清楚;
6级,绒状物,边缘不清,糊状便;
7级:水样便,无固体成分,完全是液体。
病因
遗传因素
有研究表明,IBS患者存在家族集聚倾向,同卵双胞胎IBS的患病率高于异卵双胞胎。提示IBS与遗传基因异常相关。目前证明IBS和基因之间有关的研究主要集中在5-羟色胺转运体(SERT)转录活性上,它是一种对5-羟色胺(5-HT)有高度亲和力的跨膜转运蛋白,可将效应部位5-HT迅速再摄取。
食物
随机调查后发现,有70%患者自述摄食后出现肠道症状。因胃肠道有人体最大的黏膜淋巴组织在食物抗原传递、识别和抗体产生中均发挥重要作用。
免疫系统把进入体内的某种食物当成异常抗原,产生食物特异性IgG、IgE抗体。这两种抗体与食物颗粒形成免疫复合物,沉积在肠黏膜组织中,引起消化道组织发生变态反应,诱发一系列消化道症状。
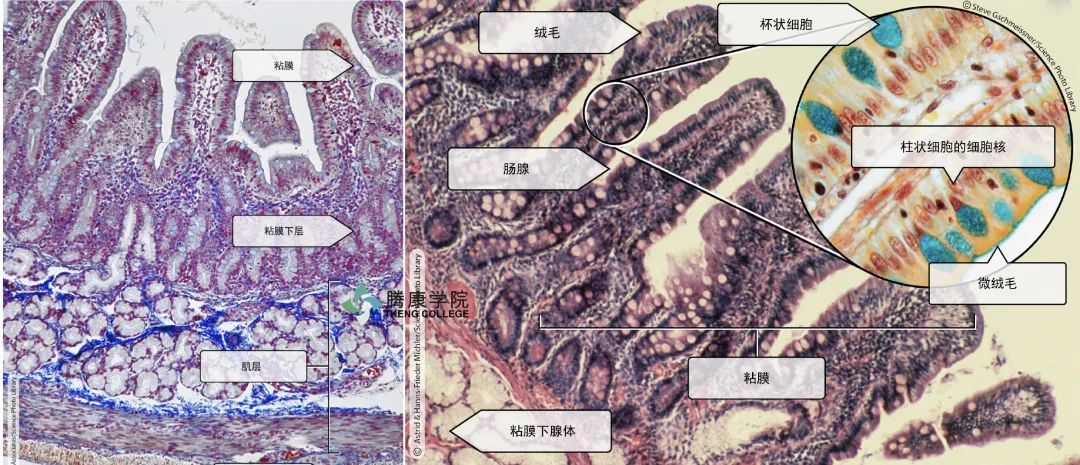
致敏食物抗原透过肠黏膜屏障进黏膜固有层,激活固有层辅助性T细胞和B细胞,增加IgG和细胞因子产量。升高的IgG和细胞因子引起肠道炎症反应,肠道神经免疫-内分泌网络失控,导致肠功能紊乱,从而发生腹痛、腹部不适、腹胀和(或)腹泻等。
炎症
IBS患者肠黏膜IL-10/IL-12比例异常,表明具有促炎作用的1型辅助性T细胞(Th1细胞)处于活动状态。当肠道急性感染后,可在部分患者引起感染后IBS,尽管病原体已被清除,但肠道仍有轻度炎症改变,表现为上皮内和黏膜固有层淋巴细胞、巨噬细胞增加。
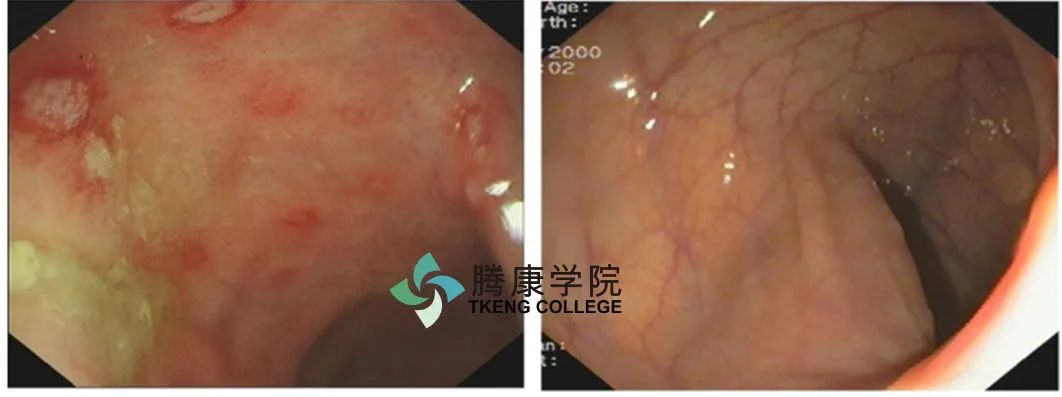
这些免疫细胞与肠神经纤维接触紧密,释放炎症介质可影响肠神经系统功能和肌肉收缩性。炎症刺激导致巨噬细胞活化脱颗粒,释放多种生物活性物质影响肠道运动和感觉,这也许是炎症所致IBS症状的关键。
精神与心理
IBS作为一种个体特异性、多病因的异质性疾病,其发生与患者生活应激、精神状态等因素密切相关。
功能性胃肠病症状的病理实质是一种有神经支配调节障碍的动力或感觉障碍,在中枢神经系统中,高级神经活动核团与胃肠感觉运动功能神经核团之间具有丰富的突触和环路联系。
认知和情感中枢与神经内分泌、肠神经系统和免疫系统之间存在双向通路,外在刺激与内在信息通过神经链接与高级神经中枢相连,影响胃肠感觉、动力和分泌,内脏活动也反作用于中枢痛感、情绪和行为区域。
因而异常精神心理因素有可能导致胃肠道同时出现多部位、多功能异常改变,从而表现出不同的症状特点。
发病机制
胃肠动力学异常
IBS的主要临床症状为腹痛或者腹部不适伴,排便习惯或大便性状改变,研究认为,腹泻型IBS(DIBS)患者小肠内容物转运速度加快,而便秘型IBS(C-IBS)患者转运速度减慢。
正常人结肠运动形式主要有混合运动和推进运动。混合运动主要是使肠内容物和肠壁充分接触,利于水和无机盐的吸收,推进运动主要用于运输肠内容物。
基础状态下,DIBS患者乙状结肠腔内压力降低,各段结肠推进性蠕动增强,以降乙状结肠明显,同时可伴腹痛C-IBS患者乙状结肠腔内压力增高,结肠袋状收缩增加,致使C-IBS患者多有痉挛性收缩和腹胀,同时伴颗粒状便。
内脏高敏感
内脏高敏感(VHL)是IBS的重要病理生理机制,亦是IBS的生物学标记,目前认为IBS患者存在内脏高敏感状态,其包括痛觉过敏和痛觉异常,IBS患者参与痛觉感知的脊髓兴奋性明显增加, IBS患者对直肠扩张的疼痛值较正常人和功能性腹痛综合征患者明显下降,其中脊髓背角是调节内脏敏感性的关键部位。
脑-肠轴功能紊乱
脑、肠互动是指肠道信息经肠神经系统传人中枢神经系统,并由后者反馈调控胃肠活动的过程,由神经一内分泌机制参与组成的脑肠轴实现。肠神经系统遍布于整个肠壁的黏膜层至浆膜层,与中枢神经系统联系紧密。
神经递质如5-羟色胺(5-HT)、降钙素基因相关肽(CGRP)、P物质(SP)、胆囊收缩素(CCK)、脑啡肽、一氧化氮(NO),血管活性肽等,广泛分布于肠神经系统和中枢神经系统。可参与调节胃肠运动、感觉(痛觉)、情绪反应和免疫等。
免疫调节异常
不仅是感染后IBS,无明确感染证据的IBS患者的肠道和外周血同样存在轻度免疫异常,其回肠和结肠黏膜显微镜下活检可见非特异炎症改变,免疫细胞如肠嗜铬细胞、巨噬细胞、T细胞、肥大细胞等数量较健康志愿者明显增加,免疫组化染色显示上皮内淋巴细胞和固有层CD25/CD3T细胞数量增加。
与IBS腹痛相关分子
TRPV1:辣素受体即瞬时受体电位香草酸亚型1(TRPV1),辣椒素可引起即刻的疼痛回避反应,以及持续的痛觉过敏。
5-HT:5-HT作为一种重要的脑-肠神经递质,参与了IBS腹痛各个层次的调节。肠嗜铬细胞(EC)作为肠道最主要的内分泌细胞,可合成和储存5-HT,亦能合成其他胃肠激素。
肠腔压力增加、迷走神经刺激、变态反应、十二指肠酸化等均可促使EC释放5-HT,其可与黏膜固有层的外源性初级传入神经末梢的5-HT受体结合,导致内脏传入神经及肠神经系统高敏感,同时激活多种神经活性物质,致脑-肠轴信号紊乱,使传入中枢的化学信号异常,引起不适感及一系列反射活动。
另外5-HT及其他物质还可以通过直接激活、致敏内脏初级传人感觉神经元或改变伤害性感受器的基因表达等途径,增强胃肠道和中枢神经系统之间的神经投射的灵敏性产生内脏高敏感,由此产生各种IBS症状。
BDNF:脑源性神经营养因子(BDNF)是神经营养物质的一员,在神经系统的形态可塑性方面发挥重要的调节作用。适量的内源性BDNF可维持感觉神经及其神经通路的正常功能,但其异常升高则可导致多种与疼痛相关的异常感觉的产生。
BDNF在肠道亦有大量表达,IBS患者尤其是IBS-D患者结肠黏膜中BDNF表达水平显著升高,且与患者腹痛症状的研究程度有良好的相关性。
SP和SPR:SP是最早发现的一种神经肽,由11个氨基酸构成,广泛分布于哺乳动物中枢和周围神经系统,以及外周组织中以胃肠道和中枢神经系统含量最高,是一种主要的促炎症性感觉性神经肽。
研究发现IBS患者回盲部肠黏膜中SP和SPR阳性表达显著增加,而表达的SP除了能将感觉信息传递给中枢神经系统外,还具有扩张血管、使肥大细胞释放组胺、浆液外渗、影响巨噬细胞和白细胞等外周生理调节作用。
IBS肠黏膜SPR增高可能是由于SP增多导致内脏高敏感性,引起肠道痉挛,而部分肠段的痉挛造成肠道通过时间的延长所致。
PAR2:蛋白酶激活受体家族(PAR)属于与G蛋白相偶联,有7个跨膜单位的家族。PAR2在哺乳动物的组织和细胞中不均衡分布,具有促炎性和抗炎性的双重作用。
治疗
目前关于IBS腹痛的发病机制尚不是很明确,不同个体可能涉及不同的病理生理过程,其可能与胃肠道动力异常、内脏高敏感性、肠道炎症和免疫反应、心理-社会因素、脑-肠轴异常等有关,因此对于IBS腹痛症状还未形成有效的、理想的治疗方案。
目前解痉药是IBS腹痛最为常用的治疗药物,包括钙通道阻滞药、抗胆碱能药、罂粟碱类解痉药、植物类如薄荷等。现在临床应用较多的为选择性作用于胃肠道平滑肌的钙通道阻药,如匹维溴铵、奥替溴铵,以及多离子通道调节药曲美布汀等。
健康教育
健康教育的方式以医生建议为主、其他多种宜传材料为辅的综合形式,宣传方式呈现多样化个体化。目前已经证明有效的宣传教育有助于减轻IBS患者的自觉症状、减少就诊次数降低医疗费用。
饮食治疗
饮食对症状影响很大,某些食物常常可以引发症状出现,避免某些特殊食物可以减少症状的发生。其可能的发病机制与消化道的产气、结肠发酵、餐后的动力异常、对特殊食物的不耐受等有关。
对于存在腹胀、腹泻和肛门排气增多的患者,可以选择低纤维或排除性饮食疗法,而对于便秘患者,则可选用高纤维饮食。不同的纤维制剂对于IBS的症状改善的疗效不同。避免大餐、减少乳糖类、脂肪、山梨醇、木糖、产气食物及小麦制品等摄入可缓解部分IBS患者的症状。
解痉药
抗胆碱能药如阿托品、普鲁苯辛、东莨菪碱等能有效改善腹痛等症状,但应注意不良反应。
目前使用较普遍的为选择性肠道平滑肌钙通道阻滞药如匹维溴铵、奥替溴铵等,或离子通道调节药马来酸曲美布汀,均具有较好的安全性。此类药物可以松弛胃肠道平滑、降低结肠对进食和应激的反应。
5-HT相关药物
在IBS的发病机制研究过程中5-HT对IBS内脏敏感性的调节作用近年来得到了广泛的认可,一些5-HT相关药物运用于IBS症状的治疗。
5-HT3拮抗抗药:5-HT3拮抗药可调节肠神经系统、减少胃肠道分泌和蠕动、减少痛觉信号的传人。此类药物包括阿洛司琼昂丹司琼、格雷司琼和西兰司琼等。适应于以严重的腹泻为主、对常规治疗无效的IBS女性患者。
5-HT4受体激动药:5-HT4受体激动药主要包括西沙必利、替加色罗、伦扎必利等,可以促进胃肠动力、调节内脏感觉。
氯通道激活药
氯通道激活药主要包括鲁比前列酮,研究中发现其可以有效改善IBS患者的腹痛及腹部不适症状。可有效的改善IBS患者生活质量、焦虑症状及躯体症状等。该药物的主要不良反应包括恶心、腹泻等。
阿片类药物
阿片类或阿片类似物可通过刺激肠道阿片受体从而抑制结肠蠕动和分泌,具有止泻作用,另外此类药物如阿西马朵林是阿片受体激动药,可使IBS患者机体痛阈值升高,有效改善患者腹痛症状。
抗抑郁药
此类药物包括三环类抗抑郁药和新型的选择性5-HT再摄取制药(SSRD)。对于腹泻型IBS患者,阿米替林对于腹痛或不适的完全缓解率、总体症状缓解、腹痛积分与排便频率明显好转,且耐受性良好。
心理治疗
心理治疗主要包括建立良好的医患关系、调整生活方式、认知行为疗法、动力心理治疗、催眠疗法、松弛疗法、暗示疗法、抗精神病药物治疗等方面。
其他治疗药物
如肾上腺能激动药(如可乐定)、胆囊收缩素(CCK)拮抗药、促肾上腺皮质激素释放因子(CRF)拮抗药、苯二氮草类受体调节药、褪黑激素等药物,对IBS患者症状有一定的改善作用。


