2023指南 | MHT与绝经后骨质疏松症
时间:2023-03-31 14:26:02 热度:37.1℃ 作者:网络
数据统计,全世界范围内,每3秒就有一次骨质疏松性骨折发生,50岁之后约1/3的女性和1/5的男性将会罹患一次骨折。
近期,《中国绝经管理与绝经激素治疗指南(2023版)》(以下称《指南》)发布,其中指出女性在围绝经期易新发代谢障碍,并且骨质丢失量大,进而可发生骨质疏松症甚至骨折。下面结合指南,围绕“MHT与绝经后骨质疏松症”的相关内容进行梳理与总结。
绝经的诊断及骨质疏松症的筛查
《指南》指出,40岁以上的女性停经12个月,排除妊娠及其他可能导致闭经的疾病后,即可临床诊断为绝经。
女性一生发生骨质疏松性骨折的危险性约为40%,大约50%的女性在绝经后至少经历过一次骨折。雌激素水平下降是绝经后女性骨质疏松症的重要原因之一。
临床常用骨质疏松症一分钟试题及亚洲人骨质疏松症自我筛查工具(OSTA)来判断是否存在骨质疏松症的高危因素。
基于骨密度的测定结果诊断低骨量及绝经后骨质疏松症,WHO推荐双能X线吸收法(DXA)检查,绝经女性测定值低于同性别同种族健康成年人骨峰值2.5个标准差(即T值≤-2.5SD)诊断骨质疏松症,T 值在-1~-2.5SD诊断低骨量。如发生过脆性骨折,无论骨密度测定是否到达诊断标准也可诊断骨质疏松症。对于POI及未绝经女性,建议以测定值低于同性别同年龄健康人均值2.0个标准差(即Z值≤-2.0SD)定义低骨量。
WHO推荐可使用骨折风险预测工具(FRAX)评估患者未来10年发生髋骨骨折及任何主要部位发生骨质疏松性骨折的概率。
MHT与绝经后骨质疏松
绝经激素治疗(MHT)也称激素替代治疗(HRT),是改善绝经症状最有效的方法,也是预防骨丢失和骨折的合理选择。
《指南》指出,存在骨质疏松症高危因素、低骨量、绝经后骨质疏松症及有骨折风险(1类)是MHT的适应证之一。
骨质疏松症高危因素包括:绝经尤其是早绝经 ,早发性卵巢功能不全(POI),脆性骨折(即非暴力或轻微外力后骨折)家族史,维生素D及钙等营养摄入不足 ,低体重[体重指数(BMI)<18.5 kg/m2],缺乏运动、吸烟、过度饮酒等不良的生活习惯,一些影响骨代谢的慢性疾病及长期服用糖皮质激素等药物。
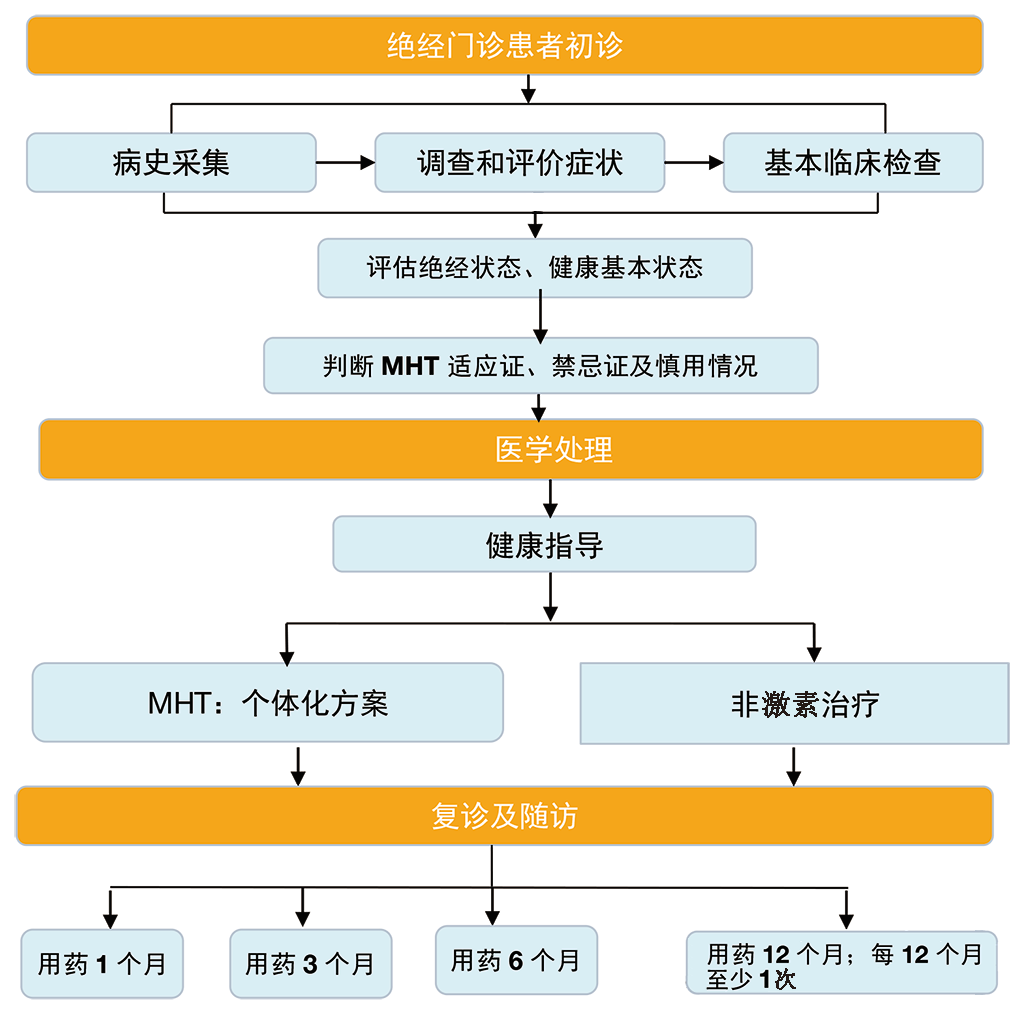
MHT诊疗流程:所有绝经过渡期和绝经后期女性就诊均应先行MHT适应证、禁忌证和慎用情况的评估,并进行绝经健康指导。经知情选择,愿意接受MHT者,有适应证、无禁忌证、慎用情况控制良好者可予以个体化的MHT;存在禁忌证或有慎用情况尚未控制但需治疗绝经相关症状者,给予非激素治疗(流程见下图)。
循证医学证据证实,MHT对骨健康具有保护作用。MHT通过抑制破骨细胞活性及降低骨转化,预防绝经后骨质快速丢失及骨质疏松症,降低骨折的风险。绝经后或在雌激素缺乏的任何阶段,尽早启动MHT获益更大,可获得骨质疏松性骨折的一级预防。
对骨的保护,使用MHT的时间至少需3~5年,停用后作用逐渐消失。标准剂量MHT可降低股骨、脊椎及非椎骨的骨折风险;低剂量和超低剂量MHT可增加骨密度,但降低骨折风险未被证实(1类)。
随访
《更年期妇女健康管理专家共识(基层版)》指出,应用MHT的妇女可以在基层医疗机构进行随访,随访期间发现异常者及时转诊上级医院妇科就诊。
随访时间:开始用药1个月、3个月、6个月、12个月。各随访1次,了解治疗效果,解释可能发生的乳房胀痛和非预期出血等不良反应,进行个体化调整方案,鼓励适宜对象坚持治疗,以后每12个月随访1次,随访内容包括体检、最新病史和家族史、相关的实验室和影像学检查,讨论生活方式和预防及减轻慢性病的策略。


