探案丨肺部阴影深藏不露,穿了又穿终现原形
时间:2021-12-30 11:02:08 热度:37.1℃ 作者:网络
一、病史简介
女性,46岁,江苏人,2021-05-17入中山医院感染病科。
主诉:发现肺部阴影1年余。
现病史:
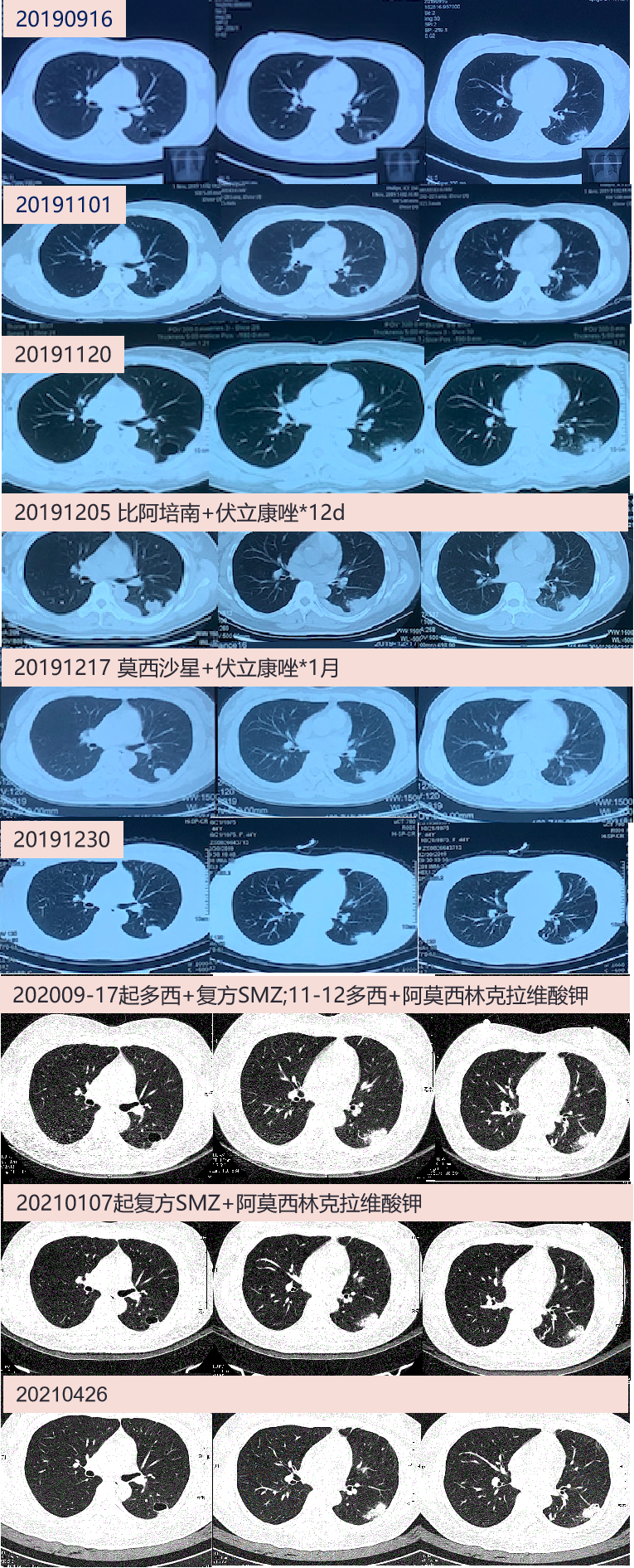
2019-09-16 体检胸部CT:左肺下叶背段空洞(直径1.3cm)伴周围感染,无不适。
2019-11-02 复查胸部增强CT:左肺下叶多发囊腔及团块状软组织密度灶伴局部支气管轻度扩张,结核?11-05当地T-SPOT、痰涂片找抗酸杆菌*3次、痰TB-DNA及痰Xpert-MTB均阴性。
2019-11-20 上海某医院胸部增强CT:左肺下叶胸膜下软组织肿块,恶性可能;CT定位下肺穿刺,病理:少量淋巴细胞、组织细胞,未见恶性细胞。
2019-12-05 当地住院,胸部增强CT:左肺下叶胸膜下软组织肿块伴囊腔,考虑恶性可能大;予比阿培南+伏立康唑联合抗感染,12-17复查胸部CT:左下肺占位,感染性病变可能,较前12-06囊腔吸收。出院改莫西沙星0.4 qd及伏立康唑 0.2g bid*1月。
2019-12-30 我院介入科就诊,胸部CT:左肺结节斑片灶,左侧胸膜增厚,左侧少量胸水。12-31 行CT下肺穿刺活检,病理:少数肺泡组织,肺泡间隔纤维组织增生,部分胶原化,并可见较多陈旧性出血,肺泡上皮未见明显异型,未见肉芽肿性病变。
2020-09-17 我院门诊考虑“双侧肺结节、肺空洞(诺卡菌感染?)”,予多西环素0.1 bid+ 复方磺胺甲噁唑4# bid抗感染。
2020-11-12 胸部CT:左肺多发病变,左下肺部分较前稍增大。改多西环素0.1 bid+阿莫西林克拉维酸钾3# tid口服。
2021-01-07 胸部CT:左肺多发病变,较前20-11-12相仿。予复方磺胺甲噁唑2片tid+阿莫西林/克拉维酸3# tid抗感染。
2021-04-26 胸部CT:左肺多发病变,较前21-01-07大致相仿;查肝酶升高,停抗感染药物。
2021-05-17 为明确肺部阴影性质收入我科。起病以来,患者精神、胃纳、睡眠可,二便正常,体重无明显下降。
既往史:2014年因宫外孕行右侧输卵管壶腹部切除术。2018年行宫颈锥切术 。
二、入院检查(2021-05-17)
【体格检查】
T:36.5℃ P:98次/分 R:20次/分 BP:132/87 mmHg 。
神清,双肺未及明显异常干湿啰音,心律齐,未及瓣膜杂音,腹软,肝脾肋下未及。
【实验室检查】
血常规:WBC 8.19X10^9/L;N 69.7%;HB 134 g/l;PLT 262X10^9/L;
炎症标志物:CRP 0.8 mg/L;ESR 22 mm/H;PCT 0.07 ng/mL;铁蛋白 32.4ng/ml;
肝肾功能正常;
T-SPOT A/B:1/7;隐球菌荚膜抗原阴性;EBV-DNA/CMV-DNA均阴性
自身抗体:ANA 颗粒 1:100;余阴性
肿瘤标志物:神经元特异烯醇化酶 20.6ng/mL;余均阴性
细胞免疫:B淋巴细胞:156cells/ul;CD4 548 cells/ul;CD8 681 cells/ul;CD4/CD8 0.8;
【辅助检查】
心电图:正常
三、临床分析
病史特点:中年女性,慢性病程,无明显症状,炎症标志物正常,影像学见左肺下叶病变伴空洞,进展不大,2次穿刺未见肿瘤细胞,常规抗细菌及真菌感染治疗效果不佳,诊断及鉴别诊断如下:
1、感染性疾病:
分枝杆菌感染:病灶表现时好时坏,在感染性疾病中需要考虑低度毒力的病原体。病灶有空洞形成,需要考虑分枝杆菌感染。TSPOT不高且外院TB-DNA及expert检查阴性,结核分枝杆菌依据不足。影像学表现为薄壁空洞亦可能是非结核分枝杆菌感染,可进一步完善病原学检测。
诺卡菌感染:诺卡菌亦为低度毒力的病原体,在常规抗感染治疗效果不佳时需要考虑。曾使用多西环素、复方SMZ等对诺卡菌有效的抗菌药物,病灶未见吸收,诺卡菌感染的可能性较小,确诊可行活检。
曲霉病:左下肺表现为空洞性病灶,不能除外曲霉病。部分曲霉结节(慢性肺曲霉病中少见的类型),病程较长甚至迁延,可伴有小空洞,与本例有相似之处,但患者曾使用伏立康唑治疗效果不佳。可完善曲霉三联检测,并再次活检明确病原体。
2、肿瘤性疾病
对于肺部病变反复抗感染治疗效果不佳的患者,临床医生一定不要忽视非感染性疾病的鉴别诊断,如肿瘤性疾病、风湿性疾病的可能性。肿瘤标记物阴性并不能除外肿瘤性疾病。虽然患者已行两次穿刺活检没有查及肿瘤依据,仍然建议再次穿刺活检明确病灶性质。四、进一步检查、诊治过程和治疗反应
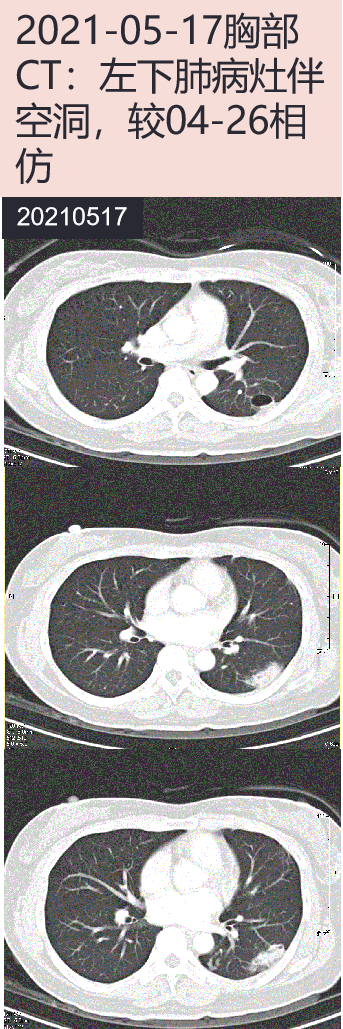
2021-05-17 胸部CT:左下肺病灶伴空洞,较前相仿。
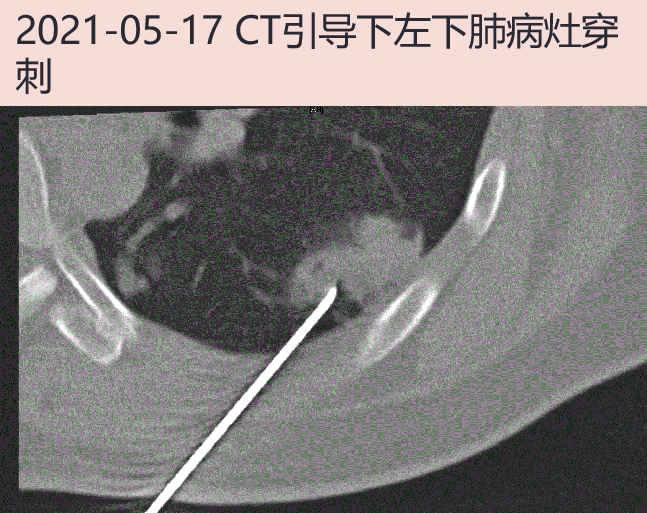
2021-05-17 CT引导下左下肺病灶穿刺活检,术后组织送病理、微生物涂片+培养、mNGS检测。
2021-05-19 曲霉三联回报:阴性。
2021-05-21 肺组织mNGS:阴性。
2021-05-22 外院肺穿刺(2019-11-20)病理切片会诊:(肺穿刺)送检穿刺组织为横纹肌组织其间可见小血管及疏松结缔组织,未见上皮成分。
2021-05-24 肺组织细菌真菌培养(05-17送检):均阴性。
2021-05-25 病理:穿刺组织中见数个粘液腺体,间质明显纤维化,腺体周未见基底细胞,倾向粘液上皮肿瘤性病变,因肿瘤腺体数目太少,请进一步结合临床。

2021-05-25 胸外科葛棣教授会诊:建议手术。
2021-05-28 转胸外科,术中冰冻病理:(左下肺病变)浸润性粘液腺癌,行左下肺叶切除术及肺门及纵隔淋巴结清扫。
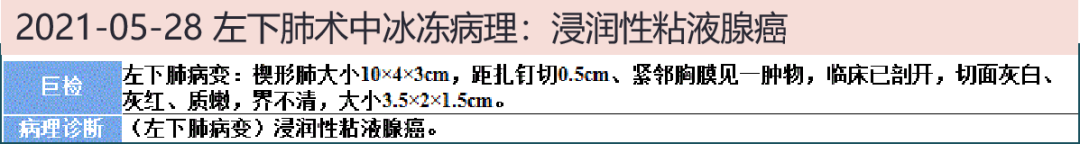
2021-06-04 最终病理:浸润性粘液腺癌,II级,腺泡型为主,部分微乳头型(100%)。癌组织累及脏层胸膜。分组淋巴结未见癌转移。术后恢复顺利,予出院。

五、最后诊断与诊断依据
最后诊断:
左下肺粘液腺癌诊断依据:
中年女性,慢性病程,炎症标志物正常,影像学见左下肺病灶伴空洞,病灶时好时坏,2年间总体稍增大,反复抗感染疗效不佳。经CT引导下穿刺倾向粘液上皮肿瘤性病变,胸外科手术切除,病理为浸润性粘液腺癌,故诊断明确。六、经验与体会
本例病程近2年,先后使用抗普通细菌药物如比阿培南、莫西沙星,特殊细菌包括诺卡菌等如多西环素、复方SMZ、阿莫西林克拉维酸钾,抗真菌药物如伏立康唑等,治疗效果均不理想。该患者多项病原学检测(包括mNGS)在内从未阳性发现,也提示临床医生需要考虑非感染性疾病。伴空洞的肺结节,结节时大时小,空洞和胸膜反应时隐时现,因为存在合并感染的可能,使用抗生素可短期出现局部病灶缩小,当然也有可能是穿刺引发局部少量出血,但病灶始终无法消除,因此始终不能排除肿瘤性疾病。
血清肿瘤标志物水平如癌胚抗原(CEA)、细胞角蛋白-19片段(CYFRA21-1)和神经元特异性烯醇化酶(NSE)等通常用于肺癌的诊断,但结果往往不可靠。在感染、良性肿瘤、妊娠或其他因素时常出现假阳性结果;也可在肺恶性肿瘤的患者中表现为假阴性。因此,对于疑难复杂的肺部病变,肿瘤标记物的阴性结果不能除外肿瘤性疾病。此例患者入院前反复肿瘤指标阴性且穿刺未查及肿瘤,容易迷惑临床医生,降低医生对肿瘤性疾病的警惕性。
文献报告经皮肺穿刺对肿瘤性疾病和感染性疾病的敏感性和特异性都较高,总准确率为81%。对恶性肿瘤的敏感性和特异性分别为91%和100%;对感染的敏感度和特异性分别为81%和100%。活检部位的壁厚、下叶病变和恶性肿瘤是诊断成功的重要独立因素。因此,面对疑难的肺部疾病,应积极进行肺穿刺活检。该患者长达一年多的病程中已经过两次穿刺均未诊断为肿瘤性疾病,在获得患者及家属充分理解的基础上,再次穿刺活检,最终明确了疾病方向。
参考文献:
[1] Non-infectious mimics of community-acquired pneumonia.Black AD.Pneumonia (Nathan). 2016 Apr 12;8:2.
[2] Clinical significance of circulating tumor cells and tumor markers in the diagnosis of lung cancer.Li Y, Tian X, Gao L, Jiang X, Fu R, Zhang T, Ren T, Hu P, Wu Y, Zhao P, Yang D.Cancer Med. 2019 Jul;8(8):3782-3792.
[3] Non-Diagnostic CT-Guided Percutaneous Needle Biopsy of the Lung: Predictive Factors and Final Diagnoses.Tongbai T, McDermott S, Kiranantawat N, Muse VV, Wu CCC, Shepard JAO, Gilman MD.Korean J Radiol. 2019 Nov;20(11):1515-1526.


