探案丨反复高热,会是肿瘤复发吗?
时间:2021-10-26 10:01:53 热度:37.1℃ 作者:网络
一、病史简介
患者男性,64岁,上海人。2021-06-10入住中山医院感染病科。
主诉:诊断胰腺癌17年,发热2周伴咳嗽1天。
现病史:
2004年因壶腹部腺癌于外院行胰腺部分及十二指肠切除术(具体不详);2016年5月行胰体尾部胰腺导管腺癌切除术;2016年12月起行自体免疫细胞回输,每1-3月治疗一次至今,每次输注后均出现发热,Tmax 38-39℃,持续半日后可自行好转。
2021-05-27患者因胰腺导管腺癌行第21次自体免疫细胞回输治疗,回输NKT、DC、CD8+T细胞,输注后出现发热,Tmax 39.6℃,伴乏力、肌肉酸痛。服用退热药后体温降至正常,予以出院
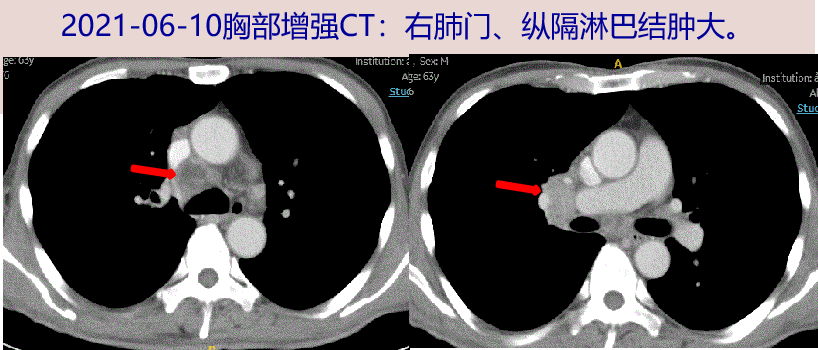
2021-06-04再次发热,Tmax 38.5℃,至外院就诊,予头孢他啶、左氧氟沙星(具体不详)治疗无效。06-07至我院急诊,血常规:WBC 11.96 X10^9/L,N 8.6 X10^9/L,Mo 1.21 X10^9/L ,CRP 39.5mg/L;胸部CT平扫:两肺小结节,右肺门、纵隔淋巴结肿大。腹盆CT平扫:胰十二指肠术后改变。予厄他培南 1.0g qd+左氧氟沙星 0.6g qd治疗3日,仍有高热,Tmax 39.9℃,并出现咳嗽、咳少量白痰。
06-10 为进一步诊治收入我科。
病程中,精神睡眠可,二便如常,体重无明显减轻。
既往史:2015年行结直肠多发息肉切除术;糖尿病胰岛素治疗中,血糖控制可。
二、入院检查(2021-06-10)
【体格检查】
T:36.3℃ P:86次/分 R:20次/分 BP:108/76mmHg
精神可,双肺未及明显干湿啰音,心率齐,心瓣膜区未及杂音,腹平软无压痛,双下肢不肿,四肢脊柱无畸形,神经系统检查(-)。
【实验室检查】
血常规:WBC 9.32×10^9/L,N 67.8%,HB 100g/L,PLT 235X10^9/L,Mo 12.3%;
炎症标志物:hsCRP 67.5mg/L,ESR 57mm/H,PCT 0.16ng/ml;
生化:ALT/AST 23/67 U/L;Alb 36g/L;Cr 74μmol/L;
出凝血功能、D二聚体:均正常范围。
1-3-β-D葡聚糖:<10pg/ml;血隐球菌荚膜抗原:阴性;
结核感染T细胞A抗原(ESAT-6)/B 抗原(CFP-10): 57/65 (阴性对照/阳性对照 :0/208);
甲状腺功能:fT3、fT4、T3、T4正常范围,sTSH 4.49uIU/mL;
肿瘤标志物:CEA、AFP、CA72-4、CA19-9、NSE 、SCC、Cyfra211均阴性;
自身抗体:均阴性。
【辅助检查】
心电图:正常心电图。
心超:轻度二尖瓣反流。
腹盆部增强CT:胰十二指肠术后改变,肝门区肿大淋巴结;前列腺钙化灶;腹盆腔少量积液。
三、临床分析
病史特点:患者老年男性,急性病程,主要表现为发热,肌肉酸痛、咳嗽,胸部CT提示右肺门、纵隔淋巴结肿大,查血WBC、PCT正常范围,ESR、CRP升高,T-SPOT.TB阳性,自身抗体、肿瘤标记物、G试验、隐球菌荚膜抗原等均阴性。发热原因的诊断与鉴别诊断如下:
抗肿瘤免疫治疗副反应:患者自2016年底至入院前因胰腺癌规律行自体免疫细胞回输治疗,回输NKT、DC、CD8+T细胞,每次治疗后均出现发热,此次发病不除外免疫治疗相关的流感样症状。但既往每次发热为自限性,持续不超过1天,而本次发热已2周,伴有肌肉酸痛、咳嗽,与通常表现不同。
胰腺恶性肿瘤复发:胰腺恶性肿瘤综合治疗后持续发热2周,CT提示右肺门、纵隔和肝门区肿大淋巴结,需考虑恶性肿瘤复发所致肿瘤热。可行PET-CT和病灶活检以明确或排除诊断。
感染性疾病:包括急性细菌感染、慢性特殊感染如真菌和结核等。胸部CT示右肺门、纵隔淋巴结肿大,ESR、CRP升高,T-SPOT.TB强阳性(A抗原57/B抗原65),而WBC、PCT正常范围,要考虑慢性感染尤其是结核所致发热,可行超声支气管镜(EBUS)检查,对肿大淋巴结行支气管超声引导下的经支气管针吸活检术(EBUS-TBNA)送细胞学、抗酸染色和PAS染色、分枝杆菌和真菌培养、微生物分子基因检测等以明确诊断。
四、进一步检查、诊治过程和治疗反应
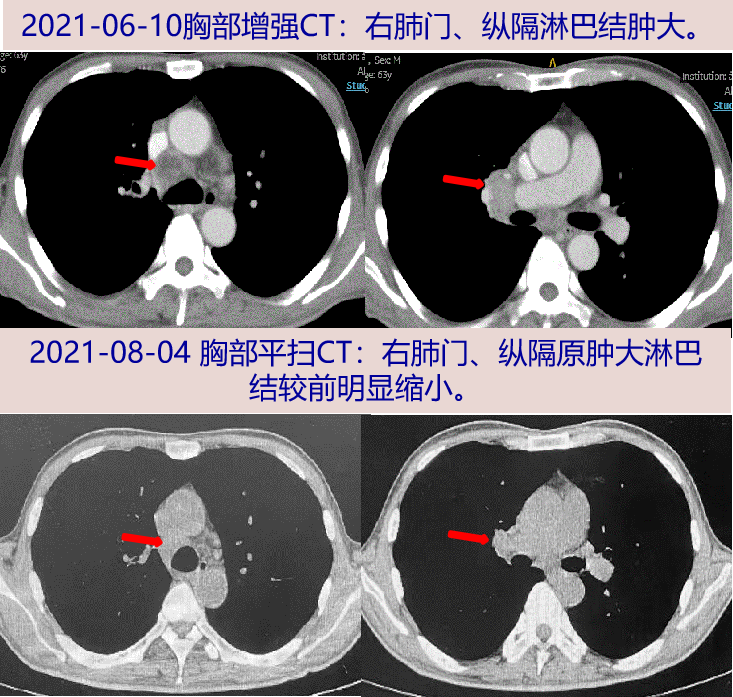
2021-06-10 胸部增强CT:右肺门、纵隔淋巴结肿大。腹部、盆腔增强CT:胰十二指肠术后改变,肝门区肿大淋巴结;前列腺钙化灶;腹盆腔少量积液。
06-10 夜间发热,38℃时留取血培养,物理降温。
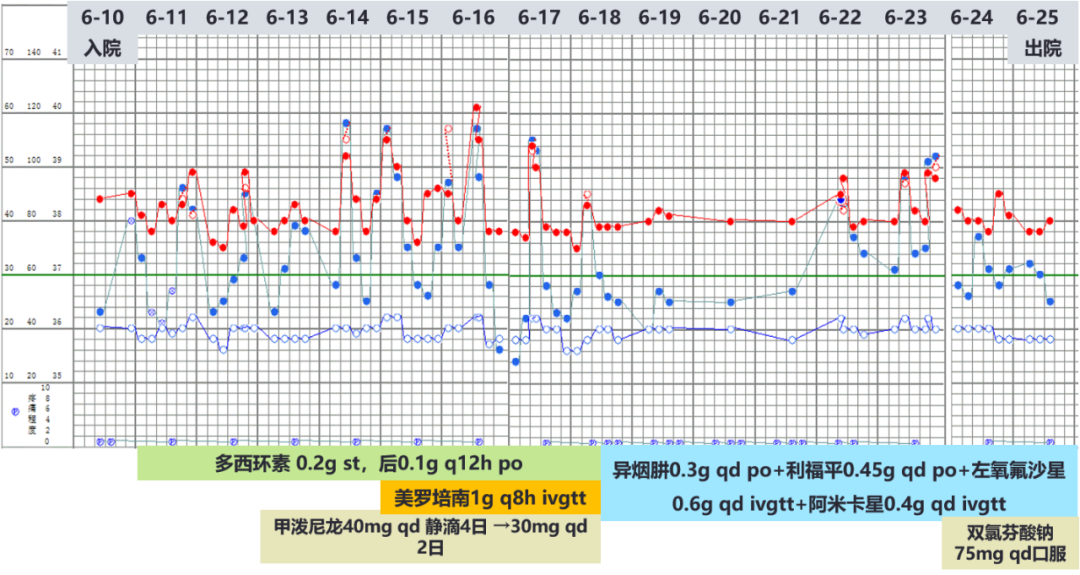
06-11 起多西环素首剂0.2g,后0.1g q12h口服经验性抗感染治疗。
06-13 仍发热,试用甲泼尼龙40mg qd 静滴抗炎。
06-15 出现高热,Tmax 39.7℃,加用美罗培南1g q8h 静滴联合抗感染。
06-16 血培养(6-10采血)回报需氧、厌氧培养均阴性,真菌培养暂无生长。仍发热,Tmax39.7℃,复查血培养,抽血送mNGS。
06-16 PET-CT:壶腹部及胰腺MT综合治疗后,纵隔、右肺门及右侧锁骨区淋巴结炎可能,转移不除外,最大SUV值7.9;腹腔淋巴结部分增大。

06-18 行中央超声支气管镜(EBUS)检查。超声探及4R组淋巴结直径约16.6mm,超声引导下行经支气管镜针吸活检术(TBNA)共3次,中央超声探及7组淋巴结直径约13.5mm;标本分别送液基细胞学、组织病理学、微生物学检查。于右中叶外侧段灌入生理盐水40ml,回收液14ml送细菌、真菌及结核涂片和培养。
06-18 外周血mNGS(06-16采血)回报:检出结核分枝杆菌复合群1条。纵隔淋巴结涂片找抗酸杆菌1+,纵隔淋巴结及肺泡灌洗液涂片找细菌、真菌均阴性。ROSE:涂片见大量坏死,目前未见明确恶性证据。
06-18 考虑肺门及纵隔淋巴结结核,予抗结核治疗:异烟肼0.3g qd +利福平0.45g qd +左氧氟沙星0.6g qd静滴+阿米卡星0.4g qd静滴。停用美罗培南、多西环素和糖皮质激素(甲泼尼龙)。
06-21 纵膈淋巴结( 06-18 采样)穿刺涂片报告:4R淋巴结:涂片见大量坏死、部分炎症细胞;7组淋巴结:涂片见部分淋巴细胞。
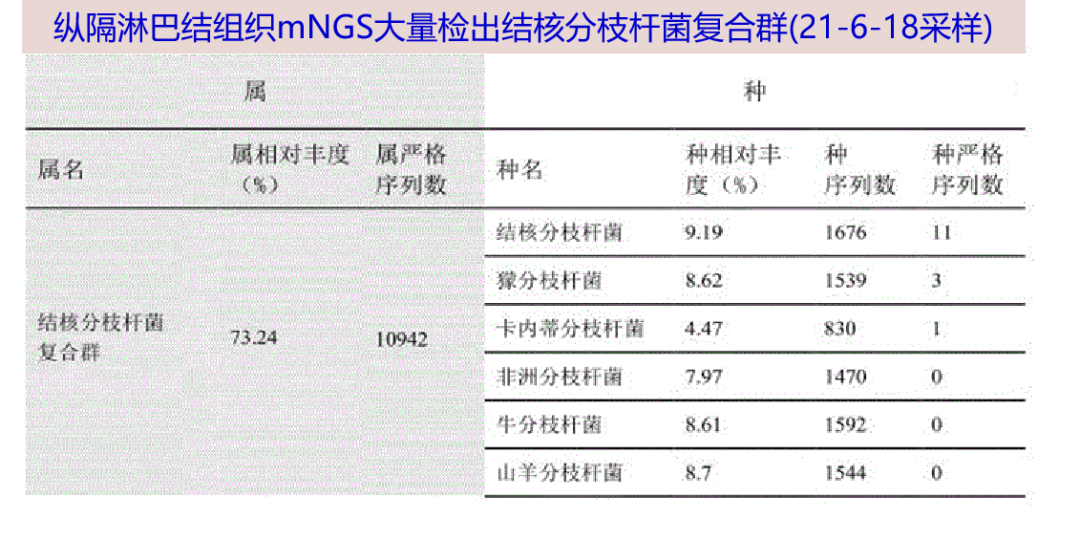
06-22 纵隔淋巴结组织mNGS(06-18采样):大量检出结核分枝杆菌复合群,属严格序列数10942条。当日再次发热,考虑病因明确,加用双氯芬酸钠口服退热对症。
06-25 出院,门诊继续抗结核治疗,方案调整为:异烟肼+利福平+吡嗪酰胺+左氧氟沙星口服。
出院后随访:
06-28 纵隔淋巴结病理补充报告:抗酸染色查见阳性菌,考虑结核。
出院后约1周停用双氯芬酸钠,体温转平,咳嗽好转,否认其他不适。
07-27门诊随访,血沉30mm/H、C反应蛋白4.6mg/L,较入院时好转。
07-30 纵隔淋巴结分枝杆菌培养(06-18送检)结果回报:结核分枝杆菌生长。
08-04 随访胸部CT:右肺门、纵隔原肿大淋巴结较前明显缩小。继续抗结核,门诊随访中。


炎症标志物变化

五、最后诊断与诊断依据
最后诊断:
右肺门、纵隔淋巴结结核
胰腺癌综合治疗后
糖尿病
诊断依据:
患者老年男性,胰腺导管腺癌术后17年,近5年行自体免疫细胞回输治疗21次,入院前2周出现持续发热,胸部CT示右肺门、纵隔淋巴结肿大,PET-CT提示肿大淋巴结伴有糖代谢升高。超声支气管镜下行纵膈淋巴结穿刺,涂片找抗酸杆菌阳性,mNGS检出大量结核分枝杆菌复合群核酸序列,组织培养为结核分枝杆菌生长。经抗结核治疗后,体温转平,炎症标记物逐渐降至正常,右肺门、纵隔肿大淋巴结明显缩小,淋巴结结核诊断明确。
六、经验与体会
经典的不明原因发热(FUO)定义为在多次出现高于38.3°C的发热,持续至少3周内,经过合理检查后诊断仍不明确者。FUO的病因复杂、鉴别诊断广泛,包括感染病、肿瘤性疾病和非感染性炎症等数百种疾病,缺乏特征性的临床表现和实验室检查,并且有一部分病例始终无法最终明确病因,因此是困扰临床医生的噩梦。本例发热2周入院,尚不符合严格意义上的不明原因发热,但也因持续高热相当痛苦,并且对于是否存在肿瘤复发非常担忧。
好在患者经过积极完善检查,通过PET-CT确定了糖代谢异常病灶部位,并最终通过超声支气管镜取得病变组织,抗酸涂片、分枝杆菌培养、病原学二代测序均阳性,明确了淋巴结结核诊断,进行目标性治疗后取得很好的疗效。也通过病理排除了恶性肿瘤,同时避免了让自体免疫细胞回输治疗“背锅”。提示对于肿瘤患者,淋巴结肿大不一定代表肿瘤转移,进行全面的病原学评估十分重要。
根据相关研究,在包括我国在内的非经济发达国家中,感染性疾病仍是FUO的主要原因,其中结核病占很大比例。对于不明原因发热,尤其是T-SPOT.TB升高者,一定要考虑结核。而在各种病因中,结核病和淋巴瘤相对较难诊断。对于许多患者,常规的实验室检查和影像学手段无法对根本病因做出提示,而全身PET/CT十分敏感,可以提示FUO的主要原因,或对病灶进行正确定位,以行进一步检查。
值得指出的是,本例患者是胰腺癌综合治疗后病例,自2004年最初行胰十二指肠手术已过去17年,近5年来接受自体干细胞回输治疗,既往未行皮肤结核菌素试验或结核感染T细胞检测,因此无法区分本次活动性结核病是否为新发感染或由潜伏结核感染(LTBI)基础发展而来。随着步入老龄化社会,肿瘤性疾病将越来越成为人们的“慢性病”,抗肿瘤治疗的方式也越来越丰富。对于肿瘤患者,定期筛查是否存在潜伏结核感染、对危险人群进行预防性抗结核治疗是减少结核发病、改善患者生存质量的方法。
参考文献
[1] Fusco FM, Pisapia R, Nardiello S, Cicala SD, Gaeta GB, Brancaccio G. Fever of unknown origin (FUO): which are the factors influencing the final diagnosis? A 2005–2015 systematic review. Bmc Infect Dis 2019; 19(1).
[2] Zhou G, Zhou Y, Zhong C, et al. Retrospective analysis of 1,641 cases of classic fever of unknown origin. Annals of Translational Medicine 2020; 8(11): 690.
[3] Georga S, Exadaktylou P, Petrou I, et al. Diagnostic Value of 18F-FDG-PET/CT in Patients with FUO. J Clin Med 2020; 9(7): 2112.
[4] Sterling TR, Njie G, Zenner D, et al. Guidelines for the Treatment of Latent Tuberculosis Infection: Recommendations from the National Tuberculosis Controllers Association and CDC, 2020. MMWR Recomm Rep 2020; 69(1): 1-11.


