【PHILIPS每日一例】反复头痛,是何原因?
时间:2022-10-17 12:00:00 热度:37.1℃ 作者:网络
患者男,36岁,工人。因反复头痛半年余在当地医院治疗无效来诊。
体检:一般情况好,心、肺、腹未见异常,神经系统检查未见异常。脑脊液检查:镜下见大量红细胞,大部分为陈旧性;呈中性粒细胞增多反应。
MRI平扫:左侧颞顶部见一大小约4.5 cm×8.3 cm×8.2 cm类圆形肿块,呈长T2长T1信号,其内混杂等T2稍短T1信号,边界清楚,边缘光滑,邻近脑实质受压,中线结构轻度右移(图1,2),增强扫描病灶边缘薄壁强化,其下缘见结节状强化影,大小约2 cm×3 cm(图3~5)。
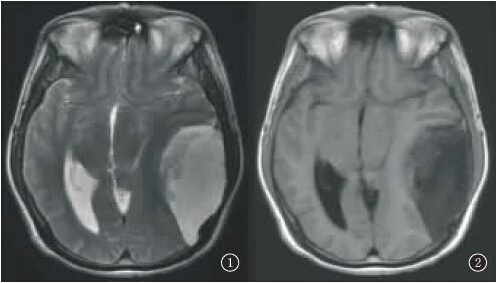
图1,2 平扫左侧顶枕部见长T2长T1信号囊性肿块影,其内部分信号不均匀

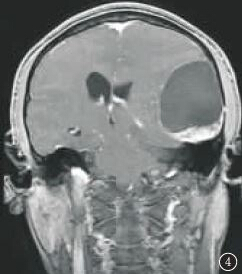
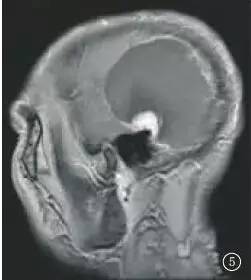
图3~5 增强扫描环状薄壁强化,其内下缘见强化的实性结节影
术前MRI诊断:左侧颞顶部占位性病变。
术中所见:颅骨下硬膜外见一囊实性病灶,抽出黏稠淡黄囊液,在左颞骨岩突上方见一大小约2 cm×3 cm实质性包块,质硬,血供不多,与颞岩部粘连紧密,颅骨内面、硬膜外均见增生假膜。
免疫组织化学:PAS(+),病理诊断:孢子丝菌病(图6)
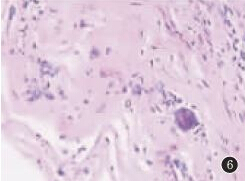
图6 镜下“三区结构”(HE×200)
讨论:
孢子丝菌病(sporotrichosis)于1898年由美国Shenck首先报道,是由申克孢子丝菌引起的慢性肉芽肿性改变。申克孢子丝菌为侧孢霉双相型真菌,为人畜共患慢性感染性疾病。该病多发生于30岁左右的健康成人,发病季节以寒冷、干燥的冬春季为主,此病多为散发病例,但在澳大利亚也曾引起孢子丝菌病的爆发。
孢子丝菌由皮肤外伤破口进入组织引起局部的化脓性炎症,炎症一般局限于皮肤破损部位(固定性),也可沿淋巴管蔓延(皮肤淋巴管型),但播散罕见,故本病主要发生于皮肤,偶见于肺、骨、眼、黏膜,而发生于颅内非常罕见。
该病潜伏期较长,患者常常记不起外伤史,本例患者否认外伤史,无皮肤病灶,病灶位于颅内。孢子丝菌病病理学改变为炎性肉芽肿,具体所见为表皮不同程度角化过度、不全、棘层不规则肥厚,假上皮瘤样增生,其中具有特征性改变为“三区结构”。
本例在MRI上表现为颅内硬膜外的囊实性病变,呈长T2长T1信号,其内部分信号不均匀,增强可见薄壁强化,下缘见结节状强化,与术中所见完全一致,结合病理分析实性结节为炎性肉芽肿的形成,并慢性化脓性炎。
本例病变需与皮样囊肿、表皮样囊肿、脓肿等相鉴别。皮样囊肿常见于鞍旁或脑室内,囊壁较厚,增强囊壁可有强化,但一般无实性结节样强化。表皮样囊肿多见于桥小脑角区,壁薄,增强无强化,常向邻近蛛网膜下腔生长。脑脓肿发生于脑内,增强多为环状强化,周围水肿明显,且临床症状重。
本病确诊仍需依靠组织病理学及真菌学诊断,但MRI检查可提供病灶大小、范围以及邻近结构关系等信息,指导手术彻底切除病灶。近年来,真菌感染发病率明显上升,在日常工作中遇到颅内慢性炎性特征的囊实性病变也应当考虑是否有真菌感染的可能。


